Objetivos
Ao final da leitura deste capítulo, o leitor será capaz de
- identificar a relação entre trabalho e desenvolvimento de transtornos mentais, como o burnout;
- reconhecer o complexo conceito de burnout;
- identificar os aspectos clínicos e epidemiológicos associados ao burnout;
- participar da discussão acerca do contexto individual e do trabalho em relação ao burnout.
Esquema conceitual
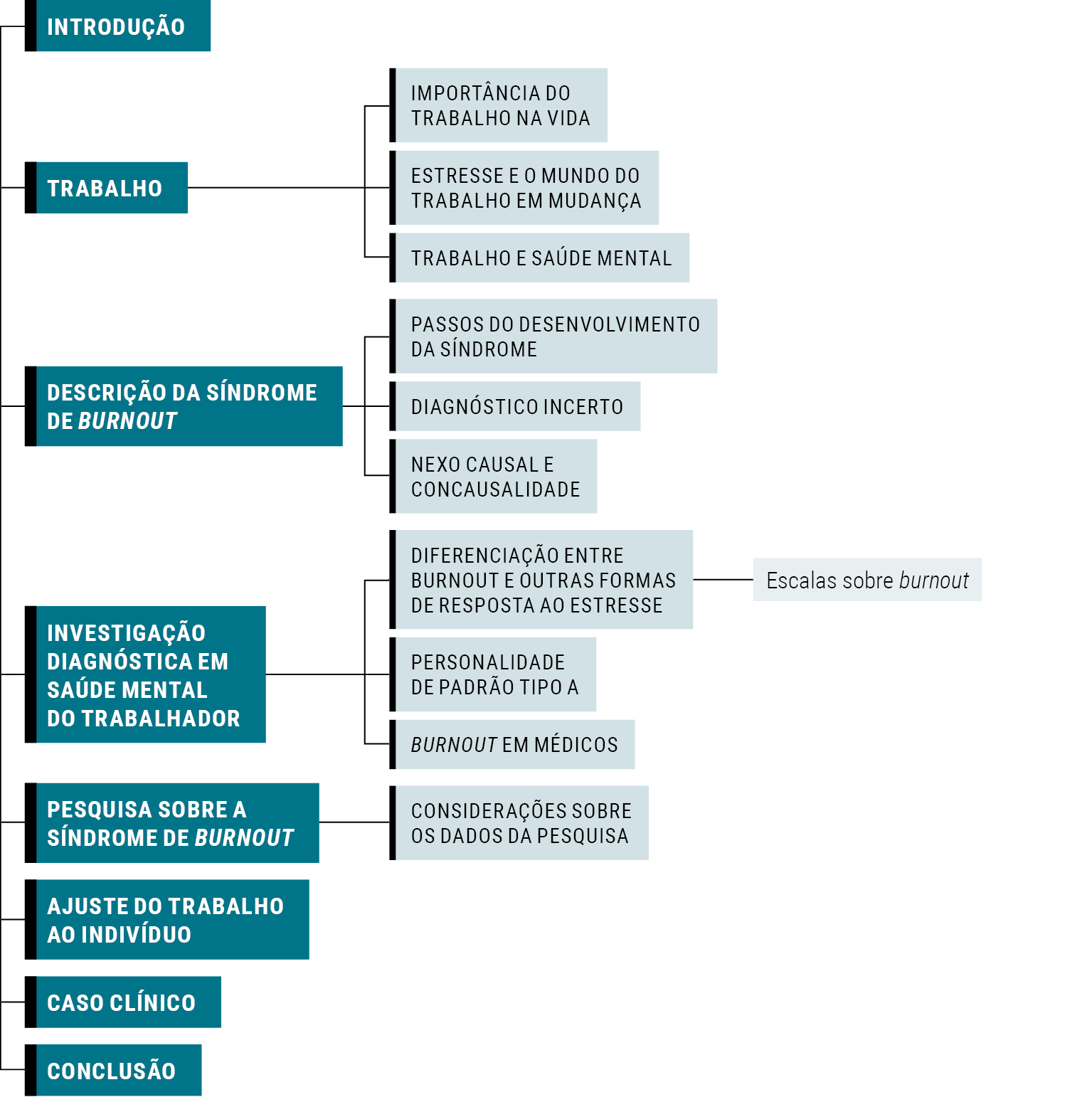
Introdução
Com as recentes mudanças na economia global, como a maior insegurança no emprego e o aumento das demandas por conta de crises financeiras, a síndrome de burnout (síndrome do esgotamento profissional [SEP]) possivelmente será um grande problema de saúde pública nos próximos anos.1 O burnout, como um fenômeno, provavelmente existiu em todos os tempos e em todas as culturas.
Os interessados em literatura encontrarão, no Antigo Testamento, descrições do que hoje se chama de burnout remontando às tarefas de Moisés (Êxodo 18:17–18) e ao “cansaço de Elias” (1 Reis 19:4–9).2 Entretanto, a expressão “staff burnout” foi criada pelo psicanalista Herbert Freudenberger, em 1974, para descrever uma síndrome que ele mesmo e seus colegas enfrentavam, composta por exaustão, frustração e isolamento. O termo “burnout” identifica a reação ao intenso desgaste físico e mental pelo trabalho.3
Maslach e Jackson4 descreveram a síndrome de burnout em três dimensões: exaustão emocional (sentimentos de “vazio”), despersonalização (atitude negativa, cínica com relação ao trabalho) e redução da realização pessoal/eficácia profissional (avaliação negativa das realizações no trabalho) como componentes adicionais.

No burnout, o esgotamento emocional pode ser considerado como componente central da síndrome.5
Na compreensão do burnout como um processo adaptativo relacionado com o estresse, o desenvolvimento da síndrome passa por várias fases, a partir de mais esforços para lidar com demandas externas, o que pode levar ao esgotamento mental e físico, aos estados afetivos desmotivadores, às queixas psicossomáticas e, finalmente, ao estado depressivo.5
O burnout parece ter se tornado um fenômeno de massa, recebendo atenção constante da mídia. Mais e mais pessoas estão faltando ao trabalho em decorrência do burnout. Mas o conjunto de sintomas que o caracteriza é uma doença claramente definida? Como o burnout é diferente da depressão? Muitas perguntas ainda não foram respondidas. Entretanto, essa síndrome tem sido tema de estudos e de debates em congressos, como Physician heal thyself: workplace burnout among psychiatrists, realizado no 159º Encontro Anual da American Psychiatric Association (APA), em 2006, em Toronto,6 e The burnout crisis: building a resilient clinician workforce for the future,7 no 171º Encontro Anual da APA, em 2018, em Nova Iorque.
Trabalho
A palavra “trabalho” vem do latim “tripalium”, termo formado pela junção dos elementos “tri”, que significa “três”, e “palum”, que quer dizer “madeira”. “Tripalium” era o nome de um instrumento de tortura constituído de três estacas de madeira bastante afiadas e que era comum em tempos remotos, na região europeia. Desse modo, originalmente, “trabalhar” significava “ser torturado”.8 No sentido original, os escravos e os pobres que não podiam pagar os impostos eram os que sofriam as torturas no tripalium. Assim, quem “trabalhava”, naquele tempo, eram as pessoas destituídas de posses.
Importância do trabalho na vida
O trabalho é parte da vida da maioria das pessoas. Muitas vezes, o trabalho tem papel central na vida do indivíduo, contribui para sua maneira de ser, atribui-lhe uma identidade e torna-o útil dentro de seu contexto familiar e social.9
Por meio do trabalho, a pessoa adquire independência econômica, além de reconhecimento. O trabalho traz o desenvolvimento e exerce papel fundamental na formação, na aquisição de conhecimentos, habilidades motoras e afetivas relativas à profissão. O trabalho possibilita ao homem concretizar seus sonhos, alcançar seus objetivos de vida, além de ser um meio de expressão. O trabalho faz com que o indivíduo demonstre ações e iniciativas e desenvolva habilidades. E, com o próprio trabalho, ele poderá aperfeiçoá-las. O trabalho faz com que o homem aprenda a conviver com outras pessoas, com as diferenças, a não ser egoísta e a pensar na empresa, não apenas em si.10
O trabalho faz com que o indivíduo aprenda a fazer algo com um objetivo definido, desde a época do trabalho escolar no colégio. Com isso, o ser humano começa a conquistar seu próprio espaço, além de respeito e consideração dos demais. Quando a pessoa realiza um trabalho bem feito, também contribui para sua autoestima, sua satisfação pessoal e sua realização profissional.9
Convém lembrar que o trabalho tem um lugar fundamental na vida de uma pessoa: “o que você vai ser quando crescer?” é a pergunta que sempre se faz às crianças. A profissão e o trabalho determinam grande parte da vida das pessoas. O trabalho satisfatório causa prazer, alegria e, sobretudo, saúde. Trata-se de um investimento afetivo. O trabalho, para a maioria das pessoas, é a fonte de garantia de subsistência e de posição social. Muitas vezes, um indivíduo é conhecido por pertencer a uma categoria de trabalho. A profissão é louvável, merece respeito e consideração pela missão de quem exerce, de transmitir seu conhecimento e seu tempo na realização de tarefas laborais.
A evolução humana em todas as épocas, o desenvolvimento econômico, o avanço tecnológico e o progresso da ciência mostram que o trabalho do homem é indispensável à manutenção da vida, sob todos os aspectos. Seja na agricultura, provendo alimentação e sustentabilidade; na pesquisa, descobrindo novos fármacos para a cura de doenças; no campo tecnológico, possibilitando a criação de aparelhos e novos procedimentos para o emprego na medicina; no transporte, na educação ou na comunicação — tudo ocorre por meio do trabalho do homem.
Dejours11 afirmou que o trabalho é o que determina uma perspectiva humana: são os gestos, o saber fazer, o engajamento do corpo, a mobilização da inteligência, a capacidade de refletir, de interpretar e de reagir a diferentes situações, o poder de sentir, de pensar, de inventar, etc. Como o cantor Gonzaguinha destacou em sua música Um homem também chora (guerreiro menino), “sem o seu trabalho, o homem não tem honra, e, sem a sua honra, se morre, se mata”. O trabalho é, portanto, muito mais do que um meio de subsistência do indivíduo e de sua família. É também um meio de desenvolver potencialidades, elevar a autoestima, sentir-se útil à sociedade e conquistar o respeito e a admiração de pares, amigos e familiares.12
O prazer é um dos objetivos de trabalhar, conforme assinalaram Ferreira e Mendes. Ele resulta do sentir-se útil, produtivo e aparece inseparável dos sentimentos de valorização e reconhecimento. O prazer no trabalho é vivenciado pelo sujeito quando este percebe que o trabalho realizado por ele é significativo e importante para a instituição e a sociedade.13 No entanto, para realizar o trabalho, toda organização que objetive a produção de bens e serviços tem, por base, uma prescrição do trabalho, de como este deve ser. É o trabalho prescrito.
Para Dejours,11 as situações de trabalho são impactadas por acontecimentos inesperados, panes, incidentes, anomalias do funcionamento, incoerências organizacionais e imprevistos, provenientes tanto do material, das ferramentas e das máquinas quanto dos demais trabalhadores, colegas, chefes, subordinados, da equipe, da hierarquia e dos clientes. Além disso, haverá sempre uma lacuna entre o prescrito e a realidade concreta da situação. Por mais que seja bem organizada a instituição, o trabalho prescrito, tal como foi definido, inviabiliza a execução do trabalho real.12 Desse modo, o trabalhador necessita de certa flexibilidade para realizar sua tarefa, usando sua criatividade, seu saber ou sua experiência e, assim, conseguir realizá-la.

De acordo com Ferreira,14 convém chamar a atenção para o caráter de imprevisibilidade da atividade, que requer, a cada instante, a inteligência criadora do indivíduo e não pode ser interpretada como sinônimo de prazer no trabalho, pois pode haver fadiga e insatisfação ao mesmo tempo.
Em segundo lugar, a ergonomia colocou em primeiro plano o valor do conhecimento do trabalhador como fator inesgotável de garantir a produtividade, a eficiência e a qualidade.14 No entanto, as regras, a disciplina e os controles são elementos constitutivos do mundo do trabalho. O limite, a lei e a castração são preços a serem pagos por trabalhar. Ao mesmo tempo em que o trabalho é estruturante psíquico, segundo Mendes e Araújo,15 ele pode desestruturar o sujeito que não funciona com base no princípio da realidade.
A atividade pode interferir positivamente ou negativamente nas vivências de prazer e sofrimento dos trabalhadores. Essa influência está sob duas dimensões:16
- dimensão negativa, em que, quanto maior for o descompasso entre tarefa e atividade, maior será o custo humano do trabalho, potencializando as vivências de sofrimento;
- dimensão positiva, em que se dará o contrário — quanto menor o descompasso, menor o custo humano, o que potencializa as vivências de prazer.
Estresse e o mundo do trabalho em mudança
Inicialmente, foi proposto por Hans Selye, estudante de Medicina na Universidade de Praga, em 1926, a nomenclatura de “síndrome de adaptação geral”, frente a pacientes com situações de angústia e tristeza. Selye foi influenciado pelo fisiologista Canon, que sugeriu o nome “homeostase” para designar o esforço dos processos fisiológicos para manter um estado de equilíbrio interno no organismo.2 O conceito de estresse surgiu em 1936, quando Hans Selye, já um endocrinologista conhecido, sugeriu a palavra “estresse” para definir essa síndrome produzida por vários agentes aversivos. A resposta do estresse é um processo, e não uma reação independente e única, pois, no momento em que ela se inicia, instala-se um longo processo bioquímico no organismo.17
Selye descreveu três estágios de estresse (Figuras 1 e 2):17
- reação de alarme — caracterizada por manifestações agudas em que há a liberação de epinefrina, aldosterona, corticoides, cortisol e hidrocortisona no sangue, gerando hipoglicemia e hemoconcentração para fornecer energia ao organismo;
- resistência — se a ação do estressor persistir, exige-se do organismo uma adaptação. Assim, as manifestações agudas desaparecem, causando rarefação do sangue e anabolismo, e a glicemia volta ao normal. Outras reações podem ocorrer se o estresse persistir;
- esgotamento — quando a ação do estressor ao qual o organismo se adaptou permanece por um período longo, a energia gerada é esgotada, há a volta das reações da primeira fase, e pode ocorrer o colapso do organismo. Nessa fase, cada indivíduo tem a propensão de adoecer, de acordo com a própria constituição ou heranças genéticas.

ACTH: hormônio adrenocorticotrófico.
FIGURA 1: Alterações no organismo frente ao estresse, com o aumento de cortisol. // Fonte: Mello e colaboradores (2003).18

CRH: hormônio liberador de corticotrofina; ACTH: hormônio adrenocorticotrófico; RGs: glicocorticoides; RMs: receptores de mineralocorticoides.
FIGURA 2: Diagrama esquemático do eixo hipotálamo-pituitária-adrenal (HPA) descrevendo a regulação e o feedback negativo (−) do cortisol por via dos receptores de glicocorticoides. // Fonte: Mello e colaboradores (2003).18
Na sociedade atual, muito se tem falado sobre estresse. O termo ganhou popularidade, e muitos acham até natural estar estressado. Entretanto, nas duas últimas décadas, tem aumentado a preocupação com o estresse advindo da relação com o trabalho,19 que se tornou uma das atividades humanas que mais causam estresse. Tal fenômeno está relacionado com as mudanças tecnológicas, o grande volume de informações, o aumento das exigências laborativas ligadas ao conhecimento técnico, a eficiência, o desempenho nas atividades, o comportamento e a competitividade.20

Mudanças importantes para a sociedade e para os indivíduos desencadearam transformações muito rápidas e, em consequência, aumentaram a insegurança e alteraram a forma de pensar, sentir e agir em diferentes âmbitos do trabalho.20
A expressão “o mundo do trabalho em mudança” engloba uma série de padrões novos de organização do trabalho em vários níveis, como:
- as crescentes horas em frente à tela de um computador e o aumento do uso da tecnologia da informação e da comunicação no local de trabalho;
- a redução do quadro de funcionários, a terceirização, a subcontratação, as demissões, as reformas, as fusões e a globalização;
- as mudanças associadas ao padrão de emprego;
- a exigência de flexibilidade dos trabalhadores em termos de número, função ou habilidade;
- o aumento do número de trabalhadores no setor de serviços;
- o crescimento da quantidade de trabalhadores mais velhos;
- o trabalho autorregulado;
- o trabalho em grupos.
As implicações das mudanças do trabalho para os trabalhadores são:19
- aumento de requisitos para a aprendizagem de novas destrezas;
- necessidade de adotar novas maneiras de trabalhar;
- pressão por produtividade e qualidade do trabalho;
- aumento de pressão temporal;
- exigências de maior competência, maior insegurança e menos benefícios;
- menos tempo para os companheiros de trabalho e para socializar-se.

A mudança costuma ser citada como um risco psicossocial. Entretanto, não está claro se a mudança em si é estressante/perigosa ou se sua natureza possivelmente estressante decorre da incerteza e da falta de controle que ela geralmente representa.
Há evidências preliminares de que até mesmo as mudanças pensadas para melhorar o ambiente de trabalho podem produzir o efeito oposto. No mundo do trabalho, tais mudanças aumentam a insegurança e criam uma imagem ambígua do que o futuro pode trazer.

Greenhalgh e Rosenblatt definem a insegurança no trabalho como uma falta de poder percebida para manter uma continuidade desejada em uma situação de emprego ameaçada.21
Considera-se a insegurança no trabalho um estressor, que gera um sentimento de ameaça ao indivíduo, que cria “defesas”. A interpretação e a resposta do indivíduo podem envolver:
- realizar menor esforço para desempenhar bem sua função;
- sentir-se doente;
- buscar emprego em outro lugar;
- aumentar a habilidade para lidar com a ameaça;
- buscar mais interações com colegas para diminuir os sentimentos de insegurança.

Brenner sugeriu que a insegurança e a ameaça de instabilidade provocam maior mortalidade do que o desemprego.22 A ameaça de desemprego ou da perda de controle sobre as próprias atividades de trabalho pode ser suficientemente poderosa para contribuir com problemas psiquiátricos.
Trabalho e saúde mental
Segundo a Organização Mundial da Saúde (OMS), estima-se que, entre a população trabalhadora ativa, haja 30% de portadores de transtornos mentais leves e 5 a 10% de pessoas com transtornos mentais graves.23

Os transtornos mentais relacionados com o trabalho são as doenças que afastam por mais tempo os trabalhadores e ocupam o segundo lugar de causas de auxílio-doença e a mesma posição para incapacidade permanente ou invalidez.23
Os problemas de saúde mental, como depressão e ansiedade, são de grande preocupação para a saúde pública. O peso dos problemas de saúde mental pode levar a várias consequências adversas para o indivíduo e sua família, bem como para a sociedade como um todo. Os custos pessoais são maiores, com redução da qualidade de vida e das condições laborais adequadas do indivíduo para o trabalho.24
A importância do estudo de Cipriani e colaboradores25 é realçada por dados apontando que os transtornos psiquiátricos respondem por 22,8% da carga global de doenças, com destaque para a principal causa dessa deficiência: a depressão. Esta tem aumentado substancialmente desde 1990, em grande parte impulsionada pelo crescimento populacional e pelo envelhecimento.26 Em maio de 2021, a PharmacoEconomics publicou a última parcela de um programa de pesquisa de 30 anos rastreando o verdadeiro custo dos transtornos depressivos maiores nos EUA. O estudo atual conclui que o fardo econômico desses transtornos em 2018 aumentou 38% desde 2010, afetando 17,5 milhões de adultos a um custo total de US $ 326 bilhões. A carga inclui os custos médicos diretos do tratamento de transtorno depressivo maior, os custos do tratamento de comorbidades, custos relacionados ao suicídio e impactos na produtividade no local de trabalho (Figura 3).27

FIGURA 3: Custo da depressão no trabalho nos EUA. // Fonte: Adaptada de Analysis Group (2021).27
Depressão e transtornos de ansiedade custam à economia global 1 trilhão de dólares a cada ano, de acordo com países e parceiros de desenvolvimento que discutiram o caminho a ser seguido, durante os eventos do Banco Mundial/OMS.28
Cada dólar investido na ampliação do tratamento para depressão e ansiedade leva a um retorno de quatro dólares em melhor saúde e capacidade de trabalho, conforme um novo estudo liderado pela OMS. Pela primeira vez, estimou-se que há benefícios de saúde e econômicos ao se investir no tratamento dos tipos mais comuns de doença mental. Trata-se de forte argumento para um maior investimento em serviços de saúde mental em países de todos os níveis de renda. Margaret Chan, diretora-geral da OMS, pronunciou-se a respeito do assunto: “precisamos agora encontrar maneiras de garantir que o acesso aos serviços de saúde mental se torne uma realidade para todos os homens, mulheres e crianças, onde quer que eles vivam”.28
Um grande desafio para os sistemas de saúde, tanto nos países desenvolvidos quanto naqueles em desenvolvimento, é a necessidade de tratar os pacientes, otimizando recursos e melhorando os cuidados gerais de saúde em saúde mental. Quando o trabalhador deixa de vivenciar o prazer e experimenta o sofrimento em decorrência do esgotamento profissional, ele pode apresentar o quadro sindrômico conhecido como burnout (Figura 4).

FIGURA 4: Ilustração da correlação entre depressão, ansiedade e burnout. // Fonte: Adaptada de Wiegner e colaboradores (2015);29 Biachi e colaboradores (2016).30
Descrição da síndrome de burnout

O psicanalista teuto-americano Herbert Freudenberger definiu burnout como “um estado de fadiga ou frustração surgido pela devoção a uma causa, por uma forma de vida ou por uma relação que fracassou no que diz respeito à recompensa esperada”.3
Freudenberger notou o desgaste físico e emocional dos profissionais que trabalhavam com dependentes químicos em uma clínica. No estudo, ele revelou ter experimentado o burnout. Assim, denominou o que era “sentir esse estado de burnout”, bem como questionou:3
- o que era burnout;
- quais eram os seus sinais;
- quais tipos de personalidades eram mais propensos do que outros;
- por que se mostrava um fenômeno tão comum entre os colegas da clínica.
Também levantou se a condição acometia trabalhadores voluntários e contratados diferentemente, o que poderia ser feito após o início do burnout, e quais defesas poderiam ser construídas no indivíduo e no meio de trabalho contra o que Freudenberger chamou de “sério risco ocupacional”.3
Para Freudenberger, “burnout” significava “queimar”, “falhar”, “ficar exausto por demandas excessivas de energia, força e recursos”.3 Era exatamente o que acontecia com os staffs da clínica. O estudioso descreveu que o burnout se manifestava de diferentes modos sintomáticos, variava de pessoa para pessoa e, geralmente, ocorria após o primeiro ano de trabalho.3
No estudo,3 alguns voluntários apresentavam uma perda progressiva de energia e sintomas de ansiedade e depressão até chegarem ao esgotamento. Tornavam-se menos sensíveis e compreensivos, desmotivados e até agressivos, com relação aos doentes, adotando um tratamento distanciado e com tendência a culpá-los por seus próprios problemas. Desse modo, associou-se o burnout aos trabalhadores sociais, de saúde e demais profissões com grande contato humano.
Entre os sintomas do burnout, estão:31
- exaustão;
- fadiga;
- cefaleia;
- distúrbios gastrintestinais;
- insônia;
- alterações no comportamento, como irritação, labilidade emocional e choro fácil.

A sintomatologia associada ao burnout pode advir de um quadro depressivo, e não propriamente de um estado de burnout, o que, por vezes, leva ao reconhecimento equivocado da síndrome.31
Outros sintomas compõem o burnout, como:
- acessos de fúria com gritos;
- paranoia;
- sentimento de onipotência;
- aumento da autoconfiança para poder fazer o que julga que os demais não são capazes;
- teimosia;
- inflexibilidade.
Em 1986, a psicóloga Christina Maslach estudou a despersonalização, isto é, a forma como os profissionais da saúde misturam a compaixão com o distanciamento emocional e evitam o envolvimento com a enfermidade ou patologia que o paciente apresenta, utilizando a “desumanização em defesa própria”. Ou seja, é o processo de proteger a si mesmo contra situações estressantes, de maneira despersonalizada. A síndrome de burnout é composta por três dimensões:32
- esgotamento emocional ou exaustão: tensão básica com sensações de sobre-esforço e de não poder dar mais de si em termos afetivos. Ela se produz como consequência das contínuas interações que o profissional deve manter com as pessoas e seus colegas de trabalho. O profissional sente a energia e os recursos emocionais de que dispõe se exaurirem como resultado do intenso contato diário com os problemas de outras pessoas;
- despersonalização ou cinismo: desenvolvimento de sentimentos negativos e de atitudes cínicas com relação às pessoas para quem o profissional presta serviços. Há ausência de sensibilidade, manifestada como endurecimento afetivo, e “coisificação” das relações interpessoais, excessivo distanciamento das pessoas, silêncio, atitudes depreciativas e tentativas de culpar os outros pela própria frustração;
- baixa realização pessoal ou ineficácia: representa a avaliação que o indivíduo realiza de seu desempenho ocupacional e pessoal. Reflete-se em perda de confiança em suas próprias realizações, com autoconceito negativo.
A pessoa com essa síndrome mostra dúvidas em suas próprias capacidades, nervosismo e fadiga, dificuldade de se concentrar em tarefas e preocupação excessiva com trivialidades. Além disso, tende a imaginar cenas negativas, perturbadoras ou assustadoras e apresenta depressão.33 Hoje em dia, o termo não se refere apenas às profissões de ajuda, às consequências do estresse grave ou ao lado sombrio do auto sacrifício. Parece que pode afetar qualquer pessoa, desde carreiristas e celebridades estressadas até funcionários sobrecarregados e donas de casa.
Passos do desenvolvimento da síndrome
O burnout não aparece repentinamente como resposta a um estressor determinado, e sim após um longo tempo com um estressor crônico, aparecendo de maneira sequencial, composto por diversos estados sucessivos (Quadro 1).
Quadro 1
|
PASSOS DO DESENVOLVIMENTO DA SÍNDROME DE BURNOUT |
|
Sentimentos/sintomas aos quais entusiasmo e dedicação cedem lugar:
|
// Fonte: Adaptado de Meleiro e colaboradores (2018).12
As características dos sintomas da síndrome de burnout são definidas como:23,34,35
- insônia;
- tensão;
- frustração;
- fadiga;
- dificuldade para tomar decisões;
- má eficiência no trabalho;
- diminuição da qualidade do trabalho;
- perda da imunidade;
- diminuição da libido;
- falta de apetite;
- esquecimento;
- dificuldade de concentração;
- insatisfação;
- diminuição da motivação para o trabalho.
Além disso, há diversas alterações físicas, como alteração da pressão arterial, colesterol aumentado e diabetes tipo 2, entre outras (Quadro 2).23,34,35
Quadro 2
|
CONSEQUÊNCIAS FÍSICAS E EMOCIONAIS DA SÍNDROME DE BURNOUT |
|
|
Consequências físicas |
Dores musculares, dores de cabeça, cansaço, infecções, diabetes, tireoidite de Hashimoto, labirintite ou outras alterações físicas, dependendo da fragilidade individual. |
|
Consequências emocionais |
Insônia, perda de apetite, choro excessivo, alterações de humor, angústia, rigidez, negativismo, ceticismo, irritabilidade, depressão. |
// Fonte: Adaptado de Meleiro e colaboradores (2018).12
Os fatores de risco que causam burnout são multifatoriais.36 Na literatura, raramente é feita a necessária distinção conceitual entre predispor, moderar, desencadear e perpetuar fatores. Algumas pesquisas têm colocado, em primeiro plano, o estresse relacionado com o trabalho e o sentimento de desamparo aprendido. Uma divisão em fatores etiológicos relacionados com a personalidade e o ambiente tem se mostrado plausível e praticável.19,37

A pré-condição para o desenvolvimento do burnout é uma interação complementar de fatores imanentes à personalidade com aqueles condicionados pelo ambiente (Figura 5).

FIGURA 5: Burnout: interação complexa de três fatores principais. // Fonte: Arquivo de imagens de Alexandrina Maria Augusto da Silva Meleiro.
O burnout, no sentido mais restrito, caracteriza-se por expectativas excessivas e idealistas. O ritmo cada vez mais acelerado da onda econômica vem se traduzindo em maior estresse sobre a legião de assalariados no mundo inteiro. O clima de hipercompetitividade que reina em países como o Japão se alastrou de tal maneira pelo Primeiro Mundo que o Oxford English Dictionary Online (OED) incluiu, em sua sétima edição atualizada, o termo japonês “karoshi”, que significa “morte por excesso de trabalho ou por exaustão relacionada com o emprego”.38
Diagnóstico incerto
Surpreendentemente, não há uma definição consistente na literatura do que seja, de fato, o burnout. Como resultado, não está claro o que é exatamente o burnout e como ele pode ser diagnosticado. Tal imprecisão também torna impossível calcular sua prevalência.
O burnout não é considerado um diagnóstico médico ou psiquiátrico, tal como definido pelas últimas edições do Manual Diagnóstico e Estatístico de Transtornos Mentais da APA (DSM-IV, DSM-IVTR e DSM-5). No entanto, é diagnosticado por médicos e clínicos em seus consultórios. Muitas vezes, por motivos de reembolso, utiliza-se o diagnóstico de depressão em vez de burnout.39 Entretanto, o burnout tem um impacto individual, social e econômico muito alto.

A SEP (burnout) é um sério problema de saúde pública, que aumenta a morbidade e a mortalidade por diversas causas, entre elas, infarto, diabetes, depressão, acidente de trabalho e suicídio, além de estar diretamente relacionado com o absenteísmo.40
Reconhecido como risco ocupacional para profissões que implicam cuidados com a saúde, a educação e os serviços,41–43 o burnout integra o Grupo V da Classificação Internacional de Doenças da OMS (CID-10), no item XII, dos transtornos mentais e do comportamento relacionado com o trabalho: “sensação de estar acabado” (“síndrome de burnout“, “síndrome do esgotamento profissional”), cujo código é Z73.0.44
Seguindo a CID-10, a CID-11, divulgada em 2018 para ser aprovada e implementada, deixa o burnout fora do capítulo dos transtornos mentais, comportamentais ou do neurodesenvolvimento.45

Para a CID-11, burnout é uma síndrome resultante do estresse crônico no local de trabalho que não foi gerenciado com sucesso.45
Na linha da pesquisadora Christina Maslach,32 para a CID-11, o burnout caracteriza-se por três dimensões:
- sentimentos de esgotamento ou esgotamento de energia;
- aumento da distância mental do emprego ou sentimentos de negativismo ou cinismo relacionados com o trabalho de alguém;
- redução da eficácia profissional.
Ainda para a CID-11, o burnout refere-se especificamente a fenômenos no contexto ocupacional e não deve ser aplicado para descrever experiências em outras áreas da vida. A associação entre estresse ocupacional e saúde mental tem sido cada vez mais pesquisada, em função dos índices crescentes de absenteísmo, incapacidade temporária, aposentadoria precoce e riscos à saúde relacionados com o trabalho.46,47
O diagnóstico diferencial de burnout com doenças clínicas está mal definido, incluindo:39
- depressão (código de diagnóstico CID-10: F32);
- neurastenia (F48.0, também chamada de síndrome de fadiga);
- síndrome de fadiga crônica/encefalomielite miálgica benigna (G93.3);
- insônia (F51.0);
- transtorno de estresse pós-traumático (F43.1).
Além do trabalho, outros fatores contribuem para o desenvolvimento do quadro de estresse (CID-10 F43). Afinal, o homem é o homem e suas circunstâncias, segundo dizia José Ortega y Gasset (1883-1955).49 Portanto, para além da atividade laboral, existem inúmeros fatores causais para o estresse humano. Os sintomas psíquicos de estresse excessivo são, entre outros:
- cansaço mental;
- dificuldade de concentração;
- perda de memória imediata;
- apatia e indiferença emocional;
- queda de produtividade;
- prejuízo da criatividade;
- percepção do desempenho insatisfatório;
- crises de ansiedade e humor depressivo;
- redução da libido;
- dano na qualidade de vida.
Os transtornos mentais, de modo geral, caracterizam-se por gênese multifatorial, ou seja, genotípica, que pode sofrer influência fenotípica.31 Por isso, o contexto do trabalho é um importante determinante da saúde mental do trabalhador, com influências benéficas ou nocivas. É impossível, portanto, determinar um quadro sintomático, estabelecer um diagnóstico e fazer correlação com atividade laborativa sem que se tenha realizado o estudo do contexto do trabalho.50
Kaschka e colaboradores51 alertam sobre a inexistência de estudos controlados de alta qualidade sobre a síndrome de burnout e salientam, ainda, que um instrumento de diagnóstico padronizado e internacionalmente aceito com uma escala de classificação validada deve ser desenvolvido. Existe também a necessidade de estudos epidemiológicos e econômicos de saúde sobre a prevalência, a incidência e o custo do burnout.

A classificação diagnóstica associada ao burnout pode ser consultada em WHO, 2019. Burn-out an “occupational phenomenon”: International Classification of Diseases (https://www.who.int/mental_health/evidence/burn-out/en/).
Nexo causal e concausalidade
Para determinar a etiologia e a patogênese de doenças como a síndrome de burnout, conceitos como “nexo causal” e “concausalidade” assumem relevância e, portanto, devem ser considerados.
O fundador de uma filosofia moderna da causalidade foi o escocês David Hume (1711 a 1776). Ele acreditava que causa é um evento seguido de outro e que, se o primeiro não tivesse acontecido, o segundo também não ocorreria.52

Nexo causal é a relação indissociável entre causa e efeito, entre conduta e resultado.53
O nexo causal é representado pela equação evento + dano = nexo causal.53 O dano exige a determinação do diagnóstico nosológico, que está relacionado com o diagnóstico etiológico e o diagnóstico diferencial.51
Para a determinação do nexo causal, conforme a Resolução do Conselho Federal de Medicina nº 2.183, de 21 de junho de 2018,50 é dever do médico considerar:
- a história clínica e ocupacional, decisiva em qualquer diagnóstico e/ou investigação de nexo causal;
- o estudo do local de trabalho;
- o estudo da organização do trabalho;
- os dados epidemiológicos;
- a literatura atualizada;
- a ocorrência de quadro clínico ou subclínico em trabalhador exposto a condições agressivas;
- a identificação de riscos físicos, químicos, biológicos, mecânicos, estressantes e outros;
- o depoimento e a experiência dos trabalhadores;
- os conhecimentos e as práticas de outras disciplinas e de seus profissionais, sejam ou não da área da saúde.
Algumas classificações e critérios têm sido utilizados por médicos na análise e na determinação do nexo causal, sem, no entanto, atentarem para o adequado emprego de tais referências, como a Classificação de Schilling. Segundo Neves,54 a Classificação de Schilling não admite a possibilidade de uma doença não apresentar uma relação com o trabalho. Qualquer que seja a doença, ela será classificada em um dos três grupos existentes:
- grupo I — trabalho como causa necessária;
- grupo II — trabalho como fator contributivo, mas não necessário;
- grupo III — trabalho como provocador de um distúrbio latente ou agravador de uma doença já estabelecida.
Asseverou Neves que tal classificação não foi desenvolvida com o objetivo de orientar a pesquisa de nexo causal entre trabalho e doença. Além disso, seu uso para tais finalidades pode gerar distorções e levar a conclusões no sentido de que todas as doenças que um indivíduo venha a desenvolver durante sua vida produtiva são consequência do trabalho. Excetuando-se as doenças contidas no grupo I da Classificação de Schilling — doenças ocupacionais —, as demais ditas relacionadas com o trabalho podem se desenvolver sem qualquer influência do trabalho.54
Por ocasião de se afirmar que existe relação entre uma doença e a atividade laborativa, é preciso descrever os critérios de fundamentação, sob pena de estar incorrendo em uma opinião ou uma intuição mais ou menos vaga e, assim, fora da ciência.
Em 1925, Muller e Cordonnier apresentaram sete critérios que, mais tarde, foram melhor divulgados por Simonin:55
- critério da verossimilhança científica;
- critério da certeza diagnóstica — natureza adequada à etiologia em causa;
- critério da integridade preexistente — exclusão da preexistência do dano;
- critério da adequação entre o evento e a sede da lesão/doença;
- critério da adequação temporal;
- critério do encadeamento anatomoclínico;
- critério de causa estranha ao evento.
Os sete critérios envolvem três aspectos essenciais:
- a sede (localização da lesão, doença e sequelas);
- o tempo (intervalo de aparecimento e continuidade evolutiva);
- a explicação patogênica (fisiopatologia das lesões e sequelas).
Em 1965, Sir Austin Bradford Hill fez o primeiro discurso de presidente à recém-formada Seção de Medicina do Trabalho, publicado no Proceedings of the Royal Society of Medicine. Hill começou sua preleção apontando um problema fundamental para os membros da Seção: como eles poderiam efetivamente praticar medicina ocupacional preventiva sem uma base para determinar quais riscos ocupacionais acabariam causando doença e lesão? Ele perguntou: “em que circunstâncias se pode passar de uma associação observada a uma certeza de causalidade?”.56
Hill propôs nove “aspectos da associação” para avaliar os dados epidemiológicos tradicionais. Tais aspectos, que, a partir de então, se tornaram princípios fundamentais da inferência causal em epidemiologia, são conhecidos como Critérios de Bradford Hill. São eles:56
- força de associação;
- consistência;
- especificidade;
- temporalidade;
- gradiente biológico;
- plausibilidade;
- coerência;
- experiência;
- analogia.
Os critérios de Bradford Hill são utilizados para avaliar inúmeras relações hipotéticas entre exposições ocupacionais e ambientais e resultados da doença.56
Quanto à concorrência entre fatores “causais” no resultado de uma doença, é preciso compreender que apenas nas situações em que o trabalho, enquanto concausa de uma doença de natureza multifatorial, exerça um papel relevante o suficiente na história natural dessa doença, pode-se afirmar que, sem a influência exercida pelo trabalho, a enfermidade não se manifestaria ou não teria sido grave. A contribuição comprovada do trabalho para a formação da concausa pode ser classificada em três graus:56
- grau I — contribuição leve ou baixa;
- grau II — contribuição média ou moderada;
- grau III — contribuição intensa ou alta.
A síndrome de burnout costuma ser pesquisada a partir da aplicação do Maslach Burnout Inventory (MBI), um questionário respondido pelo próprio sujeito, em que se aponta como ele se percebe com relação ao trabalho (esgotamento emocional, cansaço físico e mental, empatia/envolvimento com as pessoas que atende, recompensa salarial, realização profissional, sentimento pela profissão, sentimento de culpa/fracasso e sentido de utilidade de seu trabalho). Conforme o momento vivido pelo indivíduo, a resposta poderá mudar radicalmente. O MBI não deve ser aplicado para fins de diagnóstico, como já dito anteriormente.
O quadro sintomático e os sinais clínicos de transtorno mental, em conjunto, encerram um diagnóstico nosológico para o qual há tratamento indicado e cabe avaliar se há relação com o trabalho e os demais fatores extralaborais. Para tanto, reforça-se, é indispensável estudar o contexto do trabalho, e não se pode afirmar qualquer associação sem critérios fundamentados.

ATIVIDADES
1. Com relação ao componente que pode ser considerado central na síndrome de burnout, assinale a alternativa correta.
A) Frustração.
B) Despersonalização.
C) Esgotamento emocional.
D) Estresse.
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "C".
O termo “burnout” identifica a reação ao intenso desgaste físico e mental pelo trabalho.
Resposta correta.
O termo “burnout” identifica a reação ao intenso desgaste físico e mental pelo trabalho.
A alternativa correta e a "C".
O termo “burnout” identifica a reação ao intenso desgaste físico e mental pelo trabalho.
2. O burnout está associado ao estresse como um processo adaptativo. Com relação ao estágio do estresse em que ocorre hipoglicemia e hemoconcentração para fornecer energia ao organismo, assinale a alternativa correta.
A) Reação de alarme.
B) Resistência.
C) Esgotamento.
D) Colapso.
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "A".
Segundo Selye, os três estágios de estresse são reação de alarme, resistência e esgotamento. É no primeiro que ocorrem manifestações agudas em que há a liberação de epinefrina, aldosterona, corticoides, cortisol e hidrocortisona no sangue, gerando hipoglicemia e hemoconcentração para fornecer energia ao organismo.
Resposta correta.
Segundo Selye, os três estágios de estresse são reação de alarme, resistência e esgotamento. É no primeiro que ocorrem manifestações agudas em que há a liberação de epinefrina, aldosterona, corticoides, cortisol e hidrocortisona no sangue, gerando hipoglicemia e hemoconcentração para fornecer energia ao organismo.
A alternativa correta e a "A".
Segundo Selye, os três estágios de estresse são reação de alarme, resistência e esgotamento. É no primeiro que ocorrem manifestações agudas em que há a liberação de epinefrina, aldosterona, corticoides, cortisol e hidrocortisona no sangue, gerando hipoglicemia e hemoconcentração para fornecer energia ao organismo.
3. Com relação à insegurança provocada pelas mudanças no mundo do trabalho, capazes de criar uma imagem ambígua do que o futuro pode trazer, assinale V (verdadeiro) ou F (falso).
A insegurança no trabalho pode ser definida como uma falta de poder percebida para manter uma continuidade desejada em uma situação de emprego ameaçada.
A insegurança no trabalho pode ser considerada como um estressor, que gera um sentimento de ameaça ao indivíduo, que cria “defesas”.
Como resposta à insegurança no trabalho, o indivíduo pode diminuir a habilidade para lidar com a ameaça buscar menos interações com colegas.
Foi sugerido que a insegurança e a ameaça de instabilidade provocam maior mortalidade do que o desemprego.
Assinale a alternativa que apresenta a sequência correta.
A) V — F — V — F
B) F — F — V — F
C) F — V — F — V
D) V — V — F — V
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "D".
Como resposta à insegurança no trabalho, o indivíduo pode aumentar a habilidade para lidar com a ameaça e buscar mais interações com colegas para diminuir os sentimentos de insegurança.
Resposta correta.
Como resposta à insegurança no trabalho, o indivíduo pode aumentar a habilidade para lidar com a ameaça e buscar mais interações com colegas para diminuir os sentimentos de insegurança.
A alternativa correta e a "D".
Como resposta à insegurança no trabalho, o indivíduo pode aumentar a habilidade para lidar com a ameaça e buscar mais interações com colegas para diminuir os sentimentos de insegurança.
4. Observe as afirmativas sobre os transtornos psiquiátricos/mentais e sua relação com o trabalho.
I. Os transtornos psiquiátricos respondem por cerca de 22,85% da carga global de doenças, com destaque para a principal causa: a depressão.
II. Os transtornos mentais não são entidades nosológicas que causam incapacidade laborativa.
III. Entre a população trabalhadora ativa, estima-se que haja 30% de portadores de transtornos mentais leves e 5 a 10% de pessoas com transtornos mentais graves.
Quais estão corretas?
A) Apenas a I e a II.
B) Apenas a I e a III.
C) Apenas a II e a III.
D) A I, a II e a III.
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "B".
A OMS tem alertado sobre o número crescente de transtornos psiquiátricos, com destaque para a depressão. Os transtornos mentais relacionados com o trabalho são as doenças que afastam por mais tempo os trabalhadores e ocupam o segundo lugar de causas de auxílio-doença e a mesma posição para incapacidade permanente ou invalidez.
Resposta correta.
A OMS tem alertado sobre o número crescente de transtornos psiquiátricos, com destaque para a depressão. Os transtornos mentais relacionados com o trabalho são as doenças que afastam por mais tempo os trabalhadores e ocupam o segundo lugar de causas de auxílio-doença e a mesma posição para incapacidade permanente ou invalidez.
A alternativa correta e a "B".
A OMS tem alertado sobre o número crescente de transtornos psiquiátricos, com destaque para a depressão. Os transtornos mentais relacionados com o trabalho são as doenças que afastam por mais tempo os trabalhadores e ocupam o segundo lugar de causas de auxílio-doença e a mesma posição para incapacidade permanente ou invalidez.
5. Observe as afirmativas sobre trabalho e burnout.
I. As condições de vida e os fatores intrínsecos do trabalhador não contribuem para o desenvolvimento de transtornos mentais relacionados ao trabalho.
II. O trabalho nunca é fonte de prazer e bem-estar, sempre fonte de cansaço e insatisfação pessoal.
III. Quando o trabalhador experimenta o sofrimento em decorrência do esgotamento profissional, ele pode apresentar o quadro de burnout.
Qual(is) está(ão) correta(s)?
A) Apenas a I e a II.
B) Apenas a II.
C) Apenas a I e a III.
D) Apenas a III.
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "D".
O trabalho deve ser fonte de prazer, bem-estar e realização pessoal. Jamais deve ser fator de adoecimento ou morte. A insatisfação com o trabalho, o sentimento de não reconhecimento e de injustiça podem desencadear um processo de burnout.
Resposta correta.
O trabalho deve ser fonte de prazer, bem-estar e realização pessoal. Jamais deve ser fator de adoecimento ou morte. A insatisfação com o trabalho, o sentimento de não reconhecimento e de injustiça podem desencadear um processo de burnout.
A alternativa correta e a "D".
O trabalho deve ser fonte de prazer, bem-estar e realização pessoal. Jamais deve ser fator de adoecimento ou morte. A insatisfação com o trabalho, o sentimento de não reconhecimento e de injustiça podem desencadear um processo de burnout.
6. Com relação ao quadro de burnout, assinale V (verdadeiro) e F (falso).
Hipertensão arterial sistêmica e diabetes podem estar relacionadas a quadro vivenciado de burnout.
Falta de atenção, irritabilidade e acidente de trabalho não se relacionam a quadro vivenciado de burnout.
Acessos de fúria com gritos, paranoia e inflexibilidade são sintomas que podem compor o burnout.
O trabalhador com fadiga, cefaleia constante, queixa de tensão muscular e insônia deve ser avaliado pelo médico do trabalho, pois pode estar desenvolvendo um quadro de burnout.
Assinale a alternativa que apresenta a sequência correta.
A) V — F — V — F
B) F — V — F — F
C) V — F — V — V
D) F — V — F — V
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "C".
Falta de atenção, irritabilidade e acidente de trabalho podem estar relacionados a quadro vivenciado de burnout.
Resposta correta.
Falta de atenção, irritabilidade e acidente de trabalho podem estar relacionados a quadro vivenciado de burnout.
A alternativa correta e a "C".
Falta de atenção, irritabilidade e acidente de trabalho podem estar relacionados a quadro vivenciado de burnout.
7. Por que, com certa frequência, tem havido diagnóstico equivocado de burnout quando, na verdade, o trabalhador está com diagnóstico de transtorno mental não necessariamente relacionado aos critérios de burnout?
Confira aqui a resposta
O burnout está na “moda”, e muitos profissionais de saúde e médicos, de forma equivocada, têm apontado essa síndrome como justificativa para outras doenças de ordem psiquiátrica. A sintomatologia associada ao burnout pode advir de um quadro depressivo, e não propriamente de um estado de burnout, o que, por vezes, leva ao reconhecimento equivocado da síndrome.
Resposta correta.
O burnout está na “moda”, e muitos profissionais de saúde e médicos, de forma equivocada, têm apontado essa síndrome como justificativa para outras doenças de ordem psiquiátrica. A sintomatologia associada ao burnout pode advir de um quadro depressivo, e não propriamente de um estado de burnout, o que, por vezes, leva ao reconhecimento equivocado da síndrome.
O burnout está na “moda”, e muitos profissionais de saúde e médicos, de forma equivocada, têm apontado essa síndrome como justificativa para outras doenças de ordem psiquiátrica. A sintomatologia associada ao burnout pode advir de um quadro depressivo, e não propriamente de um estado de burnout, o que, por vezes, leva ao reconhecimento equivocado da síndrome.
8. Quanto às três dimensões que compõem a síndrome de burnout, correlacione a primeira e a segunda colunas.
|
1 Esgotamento emocional 2 Despersonalização 3 Baixa realização pessoal ou ineficácia |
É o momento em que o profissional sente a energia e os recursos emocionais de que dispõe se exaurirem como resultado do intenso contato diário com os problemas de outras pessoas. Representa a avaliação que o indivíduo realiza de seu desempenho ocupacional e pessoal. É produzido(a) como consequência das contínuas interações que o profissional deve manter com as pessoas e seus colegas de trabalho. Consiste no desenvolvimento de sentimentos negativos e de atitudes cínicas com relação às pessoas para quem o profissional presta serviços. Reflete-se em perda de confiança nas próprias realizações, com autoconceito negativo. É marcado(a) por ausência de sensibilidade, além de “coisificação” das relações interpessoais, excessivo distanciamento das pessoas, silêncio, atitudes depreciativas e tentativas de culpar os outros pela própria frustração. |
Assinale a alternativa que apresenta a sequência correta.
A) 3 — 2 — 3 — 1 — 2 — 1
B) 2 — 3 — 2 — 1 — 3 — 1
C) 2 — 1 — 2 — 3 — 1 — 3
D) 1 — 3 — 1 — 2 — 3 — 2
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "D".
No esgotamento emocional, o indivíduo vivencia tensão básica com sensações de sobre-esforço e de não poder dar mais de si em termos afetivos.
Resposta correta.
No esgotamento emocional, o indivíduo vivencia tensão básica com sensações de sobre-esforço e de não poder dar mais de si em termos afetivos.
A alternativa correta e a "D".
No esgotamento emocional, o indivíduo vivencia tensão básica com sensações de sobre-esforço e de não poder dar mais de si em termos afetivos.
9. Com relação ao primeiro passo do desenvolvimento da síndrome de burnout, assinale a alternativa correta.
A) Diminuição da capacidade de decisão e de assertividade.
B) Diminuição da produtividade e da qualidade do trabalho.
C) Frustação e raiva como resposta ao estresse pessoal, laboral e social.
D) Múltiplos sintomas físicos, como dores de cabeça, dores nas costas e hipertensão.
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "C".
O burnout não aparece repentinamente como resposta a um estressor determinado, e sim após um longo tempo com um estressor crônico, de maneira sequencial, composto por diversos estados sucessivos.
Resposta correta.
O burnout não aparece repentinamente como resposta a um estressor determinado, e sim após um longo tempo com um estressor crônico, de maneira sequencial, composto por diversos estados sucessivos.
A alternativa correta e a "C".
O burnout não aparece repentinamente como resposta a um estressor determinado, e sim após um longo tempo com um estressor crônico, de maneira sequencial, composto por diversos estados sucessivos.
10. Com relação ao diagnóstico de burnout, assinale a alternativa correta.
A) O burnout é considerado um diagnóstico médico ou psiquiátrico, tal como definido pelas últimas edições do Manual Diagnóstico e Estatístico de Transtornos Mentais da APA.
B) Por motivos de reembolso, o diagnóstico de depressão costuma ser utilizado em vez de burnout.
C) Reconhecido como risco ocupacional para profissões que implicam cuidados com a saúde, a educação e os serviços, o burnout integra o Grupo IV da CID-10.
D) A CID-11 inclui o burnout no capítulo dos transtornos mentais, comportamentais ou do neurodesenvolvimento e associa-o especificamente a fenômenos no contexto ocupacional.
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "B".
O burnout não é considerado um diagnóstico médico ou psiquiátrico, tal como definido pelas últimas edições do Manual Diagnóstico e Estatístico de Transtornos Mentais da APA. Reconhecido como risco ocupacional para profissões que implicam cuidados com a saúde, a educação e os serviços, o burnout integra o Grupo V da CID-10. A CID-11 deixa o burnout fora do capítulo dos transtornos mentais, comportamentais ou do neurodesenvolvimento e associa-o especificamente a fenômenos no contexto ocupacional.
Resposta correta.
O burnout não é considerado um diagnóstico médico ou psiquiátrico, tal como definido pelas últimas edições do Manual Diagnóstico e Estatístico de Transtornos Mentais da APA. Reconhecido como risco ocupacional para profissões que implicam cuidados com a saúde, a educação e os serviços, o burnout integra o Grupo V da CID-10. A CID-11 deixa o burnout fora do capítulo dos transtornos mentais, comportamentais ou do neurodesenvolvimento e associa-o especificamente a fenômenos no contexto ocupacional.
A alternativa correta e a "B".
O burnout não é considerado um diagnóstico médico ou psiquiátrico, tal como definido pelas últimas edições do Manual Diagnóstico e Estatístico de Transtornos Mentais da APA. Reconhecido como risco ocupacional para profissões que implicam cuidados com a saúde, a educação e os serviços, o burnout integra o Grupo V da CID-10. A CID-11 deixa o burnout fora do capítulo dos transtornos mentais, comportamentais ou do neurodesenvolvimento e associa-o especificamente a fenômenos no contexto ocupacional.
11. Observe as afirmativas sobre o nexo causal, que deve ser considerado na investigação do burnout.
I. Nexo causal é a relação indissociável entre causa e efeito, entre conduta e resultado.
II. O nexo causal é representado pela equação evento + dano = nexo causal.
III. O dano exige a determinação do diagnóstico etiológico, que está relacionado com o diagnóstico nosológico e o diagnóstico diferencial.
Quais estão corretas?
A) Apenas a I e a II.
B) Apenas a I e a III.
C) Apenas a II e a III.
D) A I, a II e a III.
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "A".
O dano exige a determinação do diagnóstico nosológico, que está relacionado com o diagnóstico etiológico e o diagnóstico diferencial.
Resposta correta.
O dano exige a determinação do diagnóstico nosológico, que está relacionado com o diagnóstico etiológico e o diagnóstico diferencial.
A alternativa correta e a "A".
O dano exige a determinação do diagnóstico nosológico, que está relacionado com o diagnóstico etiológico e o diagnóstico diferencial.
12. Com relação às classificações e aos critérios que têm sido utilizados por médicos na análise e na determinação do nexo causal, assinale a alternativa correta.
A) Segundo a Classificação de Schilling, não há possibilidade de uma doença não apresentar uma relação com o trabalho.
B) Os sete critérios de fundamentação apresentados por Muller e Cordonnier envolvem dois aspectos essenciais: a sede e a explicação patogênica.
C) Para avaliar os dados epidemiológicos tradicionais, os Critérios de Bradford Hill abrangem cinco “aspectos da associação”, que se tornaram princípios fundamentais da inferência causal em epidemiologia.
D) A contribuição comprovada do trabalho para a formação da concausa pode ser classificada em três graus: I — contribuição intensa ou alta, II — contribuição média ou moderada e III — contribuição leve ou baixa.
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "A".
Os sete critérios de fundamentação apresentados por Muller e Cordonnier envolvem três aspectos essenciais: a sede, o tempo e a explicação patogênica. Para avaliar os dados epidemiológicos tradicionais, os Critérios de Bradford Hill abrangem nove “aspectos da associação”, que se tornaram princípios fundamentais da inferência causal em epidemiologia. A contribuição comprovada do trabalho para a formação da concausa pode ser classificada em três graus: I — contribuição leve ou baixa, II — contribuição média ou moderada e grau III — contribuição intensa ou alta.
Resposta correta.
Os sete critérios de fundamentação apresentados por Muller e Cordonnier envolvem três aspectos essenciais: a sede, o tempo e a explicação patogênica. Para avaliar os dados epidemiológicos tradicionais, os Critérios de Bradford Hill abrangem nove “aspectos da associação”, que se tornaram princípios fundamentais da inferência causal em epidemiologia. A contribuição comprovada do trabalho para a formação da concausa pode ser classificada em três graus: I — contribuição leve ou baixa, II — contribuição média ou moderada e grau III — contribuição intensa ou alta.
A alternativa correta e a "A".
Os sete critérios de fundamentação apresentados por Muller e Cordonnier envolvem três aspectos essenciais: a sede, o tempo e a explicação patogênica. Para avaliar os dados epidemiológicos tradicionais, os Critérios de Bradford Hill abrangem nove “aspectos da associação”, que se tornaram princípios fundamentais da inferência causal em epidemiologia. A contribuição comprovada do trabalho para a formação da concausa pode ser classificada em três graus: I — contribuição leve ou baixa, II — contribuição média ou moderada e grau III — contribuição intensa ou alta.
Investigação diagnóstica em saúde mental do trabalhador
O estabelecimento da relação causal entre agravos à saúde mental e trabalho é objeto de questionamentos entre os diferentes profissionais vinculados aos serviços de saúde, aos órgãos previdenciários, aos sindicatos e aos serviços de medicina e segurança do trabalho das empresas. Desse modo, há aqueles que defendem a premissa de que é impossível estabelecer nexo causal entre doença mental e trabalho, sob o argumento de “invisibilidade” dos sintomas psíquicos, atribuindo a estes um caráter exclusivamente subjetivo. Não é comum o reconhecimento, pelos órgãos previdenciários, de nexo causal entre o trabalho e um transtorno psíquico.
O campo de investigação das condições de trabalho é especialmente sensível às pressões históricas dos interesses sociais que se contrapõem, uma vez que atinge o problema da produção econômica. Todos os trabalhadores podem estar expostos a agravos à sua saúde física e mental. Tais agravos são gerados pelas condições em que o trabalho é organizado. Assim, surge a urgência de se assumir, com o maior rigor científico que se possa ter e com profunda responsabilidade social, a análise dos fundamentos teóricos utilizados como ferramentas de defesa e promoção de práticas que possibilitem uma relação mais harmônica e menos lesiva entre o trabalhador e sua atividade.
A construção de um pensamento crítico no campo das ciências da saúde há de estar em permanente processo de recriação, razão fundamental para manter o alto grau de criatividade e renovação dos caminhos teóricos.57 Portanto, ter instrumentos à mão que possibilitem reconhecer a precocidade de agravos ligados ao trabalho é de responsabilidade dos campos de saberes não só médicos, mas também daqueles cuja atenção está voltada às relações que cercam condições de trabalho/riscos de adoecimento, como a psicologia, o serviço social, a enfermagem, a engenharia de segurança e o direito do trabalho.
Em virtude de haver poucos profissionais de saúde treinados especificamente para reconhecer ou prevenir doenças relacionadas com a ocupação, corre-se o risco de não se fazer a associação entre os riscos ocupacionais e a doença manifestada pelo trabalhador.58

Quando profissionais de saúde falham em perguntar ao paciente sobre seu trabalho, as doenças podem ser incorretamente atribuídas a causas não ocupacionais, exames desnecessários podem ser solicitados, pacientes podem ser encaminhados a médicos especialistas despreparados para relacionar exposições ocupacionais à doença e pode-se perder uma boa oportunidade de proteger outros trabalhadores em risco.58
A obtenção da história ocupacional é um momento importante do processo de construção das associações entre os sintomas principais do paciente e o trabalho, sendo seguida por questionamentos mais detalhados, se as respostas produzirem uma suspeita clínica. Para que se obtenham tais informações, convém ao profissional de saúde fazer a anamnese ocupacional, de modo que as informações válidas e seguras sobre exposição ocupacional possam ser fornecidas sem sacrificar o tempo gasto com o indivíduo. Assim, evita-se, por exemplo, a prática de solicitar a pacientes que respondam a questionários antes de serem observados por um profissional de saúde.
Ramazzini já salientava a importância da anamnese ocupacional ao dizer: “considero oportuno e mesmo necessário lembrar ao médico que ele pode perguntar qual é a profissão de um paciente para investigar as causas de sua doença. [...].” Trata-se, portanto, do primeiro instrumento do qual se pode lançar mão no processo de investigação dos agravos à saúde relacionados com o trabalho.59
Por meio de uma anamnese ocupacional e laboral bem feita, o profissional de saúde mental poderá, mesmo sem visitar o local de trabalho, ser capaz de coletar dados sobre os tipos de exposições do ambiente do paciente. Na anamnese livre, a entrevista que busca a formulação de uma hipótese diagnóstica, deve-se atentar para alguns pontos essenciais à detecção da relação dos sinais e sintomas psíquicos com o trabalho, como:
- perguntar sempre pelo trabalho do paciente;
- explorar os relacionamentos no trabalho e fora dele;
- considerar a história clínica e ocupacional, correlacionando-a com a história de vida;
- obter informações sobre as condições de vida (família, convívio atual, moradia, alimentação, trajeto);
- obter informações fidedignas e completas da história ocupacional, explorando as datas e outros fatos importantes relativos a empregos anteriores. Pode-se usar a consulta às carteiras de trabalho do paciente como parte do roteiro;
- no levantamento da história ocupacional, procurar compreender como o trabalhador vê sua trajetória profissional e as repercussões em sua saúde;
- quando o paciente detalhar a situação atual de trabalho, atentar também para comunicação e relacionamentos interpessoais, conhecimento do processo de trabalho, controle sobre o trabalho, natureza e conteúdo das tarefas e reconhecimento social;
- ao abordar as condições de trabalho, identificar cada uma, qualificar e apontar fontes, tipo e tempo de exposição ao calor ou ao frio, à vibração, à umidade, à iluminação inadequada, às radiações ionizantes e não ionizantes, ao ruído, às substâncias químicas neurotóxicas e aos agentes biológicos, entre outros;
- perguntar sobre condições de higiene e ventilação;
- indagar sobre as características do posto de trabalho — mobiliário, equipamentos, instrumentos, materiais, etc.;
- com relação à organização do trabalho, abordar horário de trabalho, turnos (fixo, alternado, noturno), escalas, pausas, horas extras, ritmo de trabalho, política de pessoal existente na empresa, quantidade de trabalho versus número de trabalhadores, tipo de vínculo empregatício e treinamento recebido;
- buscar compreender as exigências físicas (esforços físicos, movimentos repetitivos e posturas adotadas), mentais (níveis de vigilância, atenção concentrada, memória imediata e de curto e longo prazo, quantidade de informações a processar, tomada de decisões, etc.) e psicoafetivas (elementos afetivos e relacionais) que o trabalho requer, bem como a possibilidade de utilização das aptidões e potencialidades;
- na descrição da atual situação laboral, além de uma detalhada e acurada descrição das atividades do indivíduo, é importante localizar os momentos exatos em que este começa a perceber mudanças em si e problemas que dificultam sua atuação no trabalho e fora dele;
- abordar também as percepções do trabalhador sobre os riscos ocupacionais;
- considerar a existência de riscos combinados e simultâneos nas situações de trabalho, com seus sinergismos e outras possíveis interações;
- além da queixa principal trazida pelo paciente, pode-se usar uma checklist de sintomas com prevalência reconhecidamente maior na população trabalhadora em geral, como fadiga, tensão muscular, transtornos do sono e irritabilidade, ou buscar uma checklist específica para a hipótese diagnóstica em questão;
- atentar para o uso abusivo de substâncias psicoativas;
- perguntar sobre como o paciente sente a relação entre seu trabalho e os sintomas apresentados. Essa pergunta possibilita ao indivíduo fazer uma reflexão e uma síntese sobre as formas de como o trabalho o afeta também subjetivamente.
Segundo Lima,60 a investigação diagnóstica compreende busca de evidências epidemiológicas. Elas revelam:
- a incidência de alguns quadros em determinadas categorias profissionais ou grupo de trabalhadores;
- o resgate da história de vida de cada trabalhador e as razões que apontam para seu adoecimento;
- o estudo do trabalho real;
- a identificação de mediadores que permitam compreender concretamente como se dá a passagem entre a experiência vivida e o adoecimento;
- uma complementação com informações decorrentes de exames médicos, psicológicos e sociais.
Uma entrevista estruturada segue rigidamente uma sequência de perguntas com respostas fechadas, do tipo múltipla escolha. Na entrevista semiestruturada, há um roteiro de perguntas fixas com respostas abertas. As entrevistas não estruturadas são entrevistas livres, com poucas perguntas, mas bastante amplas ou totalmente livres. No entanto, é importante um roteiro de perguntas dirigidas para que não seja esquecido algum ponto importante.
A entrevista em saúde mental do trabalhador pode ser composta por uma combinação de tipos de entrevistas, procurando-se sempre respeitar, ao máximo, a maneira como o trabalhador constrói seu discurso, anotando as frases mais significativas dos relatos. Os testes psicológicos vão de inventários ou questionários adaptados, validados e padronizados (por exemplo, Inventário de Ansiedade Traço-Estado, Escalas de Depressão de Beck) a testes projetivos.
A relação dos episódios depressivos com o trabalho pode ser sutil, como:
- as decepções sucessivas em situações de trabalho frustrantes;
- as perdas acumuladas ao longo dos anos de trabalho;
- as exigências excessivas de desempenho cada vez maiores, geradas pelo excesso de competição, implicando ameaça permanente de perda do lugar na hierarquia da empresa;
- a perda efetiva da posição ocupada ou do posto de trabalho no caso de demissão.

Em vários estudos de diferentes países, a situação de desemprego prolongado está associada ao desenvolvimento de episódios depressivos.61,62 Estudos comparativos controlados mostraram prevalências maiores de depressão em digitadores, operadores de computadores, advogados e profissionais da educação especial.63
Diferenciação entre burnout e outras formas de resposta ao estresse
Deve-se diferenciar burnout, uma resposta ao estresse laboral crônico, de outras formas de resposta ao estresse. A SEP envolve atitudes e condutas negativas com relação a usuários, clientes, organização e trabalho, sendo uma experiência subjetiva que acarreta prejuízos práticos e emocionais para o indivíduo e a empresa. O quadro tradicional de estresse não envolve tais atitudes e condutas. É o esgotamento pessoal que interfere na vida do indivíduo, mas não de modo direto, na sua relação com o trabalho.
O diagnóstico de SEP, ou burnout, implica uma história laboral característica, com grande envolvimento subjetivo com trabalho, função, profissão ou empreendimento assumido. Desse modo, muitas vezes, ganha o caráter de:64
- missão;
- sentimentos de desgaste emocional e esvaziamento afetivo (exaustão emocional);
- queixa de reação negativa, insensibilidade ou afastamento excessivo do público que deveria receber os serviços ou cuidados oferecidos pelo trabalhador (despersonalização);
- queixa de sentimento de diminuição da competência e do sucesso no trabalho.
Geralmente, também estão presentes, no burnout, sintomas inespecíficos, como insônia, fadiga, irritabilidade, tristeza, desinteresse, apatia, angústia, tremores e inquietação, o que caracteriza síndrome depressiva e/ou ansiosa. O diagnóstico dessas síndromes, associado ao preenchimento dos critérios anteriores, leva ao diagnóstico de SEP. Tal síndrome pode estar associada a maior suscetibilidade para doenças físicas, uso de álcool ou de outras substâncias para a obtenção de alívio dos sintomas, bem como suicídio.
A síndrome de burnout afeta, principalmente, profissionais da área de serviços ou “cuidadores” quando em contato direto com usuários, como os profissionais da educação e da saúde, policiais, assistentes sociais e agentes penitenciários, entre outros.
Ultimamente, tem aumentado a prevalência da SEP em indivíduos provenientes de ambientes de trabalho que passam por transformações organizacionais, como as dispensas temporárias, a diminuição da semana de trabalho sem reposição de substitutos e o enxugamento — a chamada “reestruturação produtiva”.

O risco da SEP é maior em todos aqueles que vivem a ameaça de mudanças compulsórias na jornada de trabalho e o declínio significativo na situação econômica. Os fatores de insegurança social e econômica aumentam o risco (incidência) de esgotamento profissional em todos os grupos etários.
Em geral, os fatores relacionados com o trabalho estão mais fortemente ligados ao transtorno do que os aspectos biográficos ou pessoais. Os mais importantes fatores laborais predisponentes da síndrome são
- papel conflitante;
- ausência de suporte social;
- perda de controle ou autonomia.
Os fatores determinantes do burnout podem ser classificados, segundo a CID-10,44 como “problemas relacionados com o emprego e o desemprego: ritmo de trabalho penoso” (Z56.3) ou “circunstâncias relativa às condições de trabalho”.
Escalas sobre burnout
O MBI, inclusive suas versões específicas e subescalas, consiste no instrumento mais comumente utilizado para diagnosticar burnout. É aplicado na maioria das pesquisas sobre a síndrome, embora os pesquisadores tenham se preocupado com algumas das limitações psicométricas dessa escala (por exemplo, redação dos itens da escala), bem como com a conceituação limitada de burnout.32
O MBI apresenta diversas versões:32
- a original, para serviços humanos (MBI-HSS);
- uma para trabalhadores ligados à área de educação (MBI-ES);
- uma para estudantes (MBI-SS);
- uma desenvolvida, em 1996, para abranger todas as profissões (MBI-GS).

Atualmente, já se sabe que a ocorrência da síndrome de burnout não se restringe a determinadas profissões porque os estressores podem estar presentes em qualquer local de trabalho.32
A fim de superar as críticas do MBI, desenvolveu-se um instrumento alternativo para mensurar a síndrome de burnout: o Oldenburg Burnout Inventory (OLBI), criado por Evangelia Demerouti, em 1999. Esse inventário é formado por dois fatores (exaustão e desligamento do trabalho)64 e pode ser aplicado em qualquer contexto ocupacional.
O OLBI é semelhante ao MBI-GS. Ambos os instrumentos foram formulados para refletir a conceituação de burnout sem restrição às profissões, com perguntas que se aplicam a qualquer grupo ocupacional.65

No OLBI, a exaustão é definida como uma consequência da intensa pressão, afetiva e física, ou seja, como uma consequência, a longo prazo, de certas exigências desfavoráveis de trabalho. A dimensão “desligamento do trabalho” refere-se a distanciar-se do objeto e do conteúdo do trabalho, particularmente com respeito à identificação com o trabalho e à vontade de continuar na mesma profissão.66
Posteriormente, Halbesleben e Demerouti desenvolveram uma medida alternativa de burnout, também chamada Oldenburg Burnout Inventory (OLBI).66 O objetivo foi desenvolver evidências para a validade e a confiabilidade de uma tradução em inglês do OLBI. Assim, esse estudo está entre os primeiros estudos de validação do OLBI, e o primeiro a avaliar as características do instrumento em uma amostra em língua inglesa. Usando dados de 2.599 funcionários em duas amostras dos EUA (uma generalizada de adultos que trabalham e outra de funcionários do corpo de bombeiros), a análise fatorial confirmatória sugeriu que o OLBI pode ser uma alternativa viável ao MBI-GS.66
Demonstrou-se confiabilidade aceitável (confiabilidade teste–reteste e consistência interna), bem como validade fatorial, convergente e discriminante. Discutiram-se as implicações do estudo para a medição e a conceituação de burnout, sugerindo-se várias direções de pesquisa que resultam das descobertas.66
Personalidade de padrão tipo A
Em 1910, o médico William Osler enfatizava as características da profissão de médico, como trabalho contínuo, rotineiro e de extrema responsabilidade, as quais eram responsáveis pelo aparecimento dos sintomas anginosos relatados pelos médicos que padeciam da doença aterosclerótica.67 Portanto, observa-se a associação estresse/doença coronariana, inicialmente, nos próprios médicos. A raiva em médicos foi discutida como produto secundário ao estresse, e a primeira observação foi feita por William Osler, na University of Pennsylvania. Ele alertou, naquela oportunidade, para a necessidade de frieza e a presença de espírito em todas as situações. Introduziu o termo aequanimitas como sendo calma e equilíbrio.
Para Willian Osler, “uma das condições básicas para se garantir equilíbrio de boa natureza é nunca se esperar demais das pessoas com quem se convive”.68 Na década de 1940,69 já eram descritas algumas características de comportamento dos pacientes coronarianos. Dizia-se que eles eram considerados pessoas compulsivas, com tendência ao trabalho contínuo, hiperativos, que desprezavam as férias e não dividiam responsabilidades. Marcante era a tendência de tais pessoas minimizarem seus sintomas, possivelmente temendo se afastarem do trabalho e, taxativamente, negando estarem eventualmente emocionadas ou depressivas.
A denominação de personalidade tipo A foi introduzida na literatura médica por Rosenman e colaboradores depois de 1950.70 O estado emocional alterado, a ansiedade excessiva e os conflitos emocionais crônicos estavam relacionados com o aumento da incidência de enfermidades cardiovasculares.

A personalidade tipo A consiste em um complexo de ação/emoção caracterizado por uma luta contínua, crônica e incessante na tentativa de alcançar mais metas em menos tempo, o que congrega uma hostilidade dissimulada e constante.
A urgência no tempo e a hostilidade manifesta ou dissimulada dão origem a aborrecimentos, irritação, rancor e impaciência, sentimentos considerados pontos centrais da personalidade tipo A (Quadro 3).
Quadro 3
|
CARACTERÍSTICAS DE COMPORTAMENTO DA PERSONALIDADE TIPO A |
|
// Fonte: Adaptado de Rosenman e colaboradores (1970).70
No estudo de Sullivan e Buske,71 as principais fontes de estresse no contexto hospitalar são as seguintes:
- as complicações graves do estado do doente;
- as complicações durante a prescrição do medicamento;
- o excesso de trabalho existente nas urgências;
- a demanda de tomar decisões sem critérios claros de atuação;
- os dias de plantão e os plantões de fim de semana;
- a falta de coordenação na assistência intra e extra-hospitalar que repercute nos pacientes.
Smrdel72 observou que, entre os médicos, existe um sentimento de culpa, atribuída à sua responsabilidade pelo tratamento e pela cura do paciente. Quando esta não é bem-sucedida, a experiência resultante é de estresse laboral.
Ser médico é dignificante e exige sacrifícios. Receber da população o reconhecimento por seu labor, mas também a cobrança de nunca errar é apenas dois lados do mesmo desígnio. Anos a fio de estudos e o ideal de cumprir a vocação de amenizar a dor e promover o bem-estar reforçam o desejo de ser médico.
Os médicos são pessoas, como quaisquer outros profissionais, exigidos sem condições de trabalho dignas ou em troca de míseros salários obtidos em múltiplas atividades, incluindo os plantões. Esses profissionais reclamam também da sua precária condição de saúde e, nas conversas informais, denunciam o pleno esgotamento e o limite das suas capacidades de suportar a dor, não somente física, mas emocional, e a perda, em sentido amplo (prestígio, status, confiança, etc.). Certamente essa condição deve ser espelhada no esgotamento laboral que potencializa o surgimento ou a acentuação de quadros nosológicos orgânicos e psiquiátricos.
Burnout em médicos
Os médicos clamam por atenção e respeito. Apontam as precárias condições de trabalho, com jornadas extenuantes, multiplicidade de atividades, desgaste profissional e redução dos salários. Alçada à condição da mais sublime das profissões, com exigências técnicas e humanitárias proporcionais a essa soberania, a medicina é vista como uma profissão sacerdotal, quase divina.
A prática médica comporta um caráter de moralidade, de desinteresse, de abnegação e de sacrifício, que merece ser identificada e consagrada à sua originalidade profissional. A consagração da profissão, quando exercida em sua completude, acalenta, conforta e enobrece o médico. Trata-se de um sentimento popular das pessoas que compreendem que essa atividade deve ser exercida com nobreza de caráter e sacrifícios. Mesmo tendo decorridos tantos séculos de exercício da medicina, o enfermo sempre espera do médico atenção, gentileza e conhecimento científico apurado. Entretanto, essa concepção sacerdotal tem sido utilizada para a prática da exploração do trabalho médico.
Nas raras ocasiões em que os médicos entraram em greve, os governantes fizeram exaltados apelos à santidade da profissão médica para alegar que sua destinação suprema deve superar qualquer anseio de ordem material, o que levou à população a censurar os médicos grevistas. Embora seja atribuído a esse profissional caráter tão elevado, não é mencionado o fato real de que os médicos se alimentam, pagam tributos, criam filhos e têm de enfrentar as terríveis políticas de saúde. Dessa maneira, o decantado sacerdócio médico constitui tanto uma coroa de glória quanto uma de espinhos.
Em 2016, o editorial Suicide among health-care workers: time to act, da revista The Lancet, apontou que o burnout no médico, caracterizado por exaustão emocional, despersonalização e sentimento de realização pessoal reduzida, alcançou proporções epidêmicas no Reino Unido.73

As implicações do burnout são graves, não só para os pacientes, que podem sofrer com erros médicos evitáveis que se tornam cada vez mais inevitáveis, mas também para o bem-estar mental dos profissionais de saúde, que padecem de aumento no esgotamento associado à ideação suicida. É alarmante a taxa de transtornos depressivos entre profissionais da saúde, principalmente médicos, em comparação com a população em geral.73
Mais da metade dos médicos praticantes é afetada pelo burnout, e essa taxa está em ascensão.74 Quando o burnout foi visto como uma crise de bem-estar — que afetava a vida pessoal dos médicos e a satisfação no trabalho —, obteve-se pouca simpatia pública. Parecia o lamento de uma classe privilegiada. Entretanto, estudos sugerem que essa síndrome afeta negativamente a eficácia e a disponibilidade dos médicos, bem como a segurança do paciente. Por isso, a classe médica, as organizações de saúde e os pacientes estão preocupados justificadamente com a qualidade dos cuidados de saúde e com a saúde do próprio médico, em diversos países, incluindo o Brasil.74
Outro artigo da Lancet75 identificou algumas estratégias que envolvem intervenções centradas no indivíduo e nas organizações de saúde (hospitais, ambulatórios, clínicas, etc.) e que têm reduzido significativamente o burnout entre os médicos. Entretanto, são necessárias mais investigações para se fortalecer esse primeiro corpo de evidências, para esclarecer abordagens eficazes em todos os cenários e para avaliar os resultados a longo prazo, globalmente. A posição da Mayo Clinic, nos EUA, é não se tornar complacente com a situação nem permitir que a saúde dos médicos se deteriore por contingências da agenda política, e sim garantir que a saúde e a resiliência da força de trabalho desses profissionais sejam as maiores prioridades em todos os países.74
Antigamente, quem era médico e detinha o título de “doutor” obtinha prestígio e bons salários. Hoje em dia, a profissão, uma das mais tradicionais do mundo, continua sendo valorizada e é, dentre todas, no Brasil, a que possui condições mais favoráveis para um futuro profissional quando são considerados salário, jornada de trabalho, facilidade de conseguir emprego e cobertura da previdência.76 Entretanto, apesar da boa empregabilidade na área e do fato de o curso de Medicina ainda ser um dos mais concorridos nos vestibulares, nem sempre há facilidade para os médicos brasileiros.

O desgaste profissional do médico também se reflete na sua vida pessoal, provavelmente em maior medida do que em outros ofícios. O trabalho do médico pode afetar suas relações interpessoais em razão da falta de tempo, dos estressores acadêmicos, da sobrecarga de trabalho, da fadiga e da privação de sono.77
A vulnerabilidade às crises pessoais leva o indivíduo a sentimentos de solidão, depressão, ansiedade, insônia, consumo abusivo de álcool ou substâncias psicoativas, assim como outras manifestações físicas. Por certo, os fatores psicossociais e a saúde física mantêm forte relação entre si; as doenças, a incapacidade e até mesmo a morte podem ser desencadeadas em detrimento de hábitos não saudáveis. A profissão médica parece mesmo implicar um conjunto “natural” de estressores, com os quais se começa a conviver já como acadêmico.77
Em decorrência das movimentações que exigem das políticas de saúde e das implicações socioeconômicas, o problema da síndrome de burnout deve ser abraçado e trabalhado também pelos médicos, inclusive pelos psiquiatras, como desafio científico, diagnóstico e terapêutico.78

O conhecimento atual mostra que a síndrome de burnout é uma precursora ou um fator de risco para a doença depressiva.79
Frente aos desafios e à complexidade da questão sobre o burnout, indaga-se: quais são as consequências do trabalho do médico ao longo de sua vida? Infelizmente, há escassa literatura sobre o assunto, além da ausência de preocupação, estratégias e planejamento de redução de danos à saúde física e mental do médico, o que, naturalmente, traz prejuízos para a população geral, quando esta necessita de cuidados, sejam preventivos ou curativos.
Pesquisa sobre a síndrome de burnout
Preocupado com o aumento dos casos de síndrome de burnout, o laboratório Eurofarma realizou um estudo80 sobre o tema com o auxílio do Instituto Datafolha. Apresentam-se, a seguir, alguns dos dados obtidos.
Objetivo: Verificar a ocorrência de ansiedade, estresse e burnout junto à população adulta brasileira, buscando uma possível relação dessas doenças com o trabalho ou com a ocupação dos indivíduos.
Material e método: foi realizada uma pesquisa quantitativa, com abordagem pessoal em pontos de fluxo populacional. As entrevistas foram realizadas mediante a aplicação de questionário estruturado em tablet. O planejamento amostral foi elaborado pelo Instituto Datafolha com base em informações do Censo 2010/Estimativa 2015.81 O trabalho de campo foi realizado entre os dias 28 de junho e 2 de julho de 2016, com abrangência nacional da população brasileira com 16 anos ou mais, pertencente a todas as classes econômicas. Foram realizadas 2.098 entrevistas, distribuídas em 132 municípios, com 43% na Região Sudeste, 27% na Região Nordeste e 15% nas Regiões Sul, Norte e Centro-Oeste.
Resultados: Há o predomínio da população das cidades do interior (60%) com relação às metropolitanas (40%). A maioria é composta por mulheres (52%), com média de idade de 39 anos. Há predomínio de cor da pele como parda (41%) ou branca (40%) e das religiões católica (54%) e evangélica (30%) — 10% revelaram não ter religião nenhuma/serem agnósticos. Quanto à renda familiar, aproximadamente, 70% afirmaram receber até 3 salários mínimos (SMs), com média igual a R$ 2.688,00 (equivalente a 3,1 SMs).81
Da população economicamente ativa e que está atualmente trabalhando (57%), grande parcela executa serviços gerais (26%), outros realizam trabalhos técnicos e manuais (7%), além daqueles com ocupações de nível superior (5%), profissionais liberais (4%) e empresários ou proprietários de empresas (4%). Dos 43% entrevistados que não trabalham, a maior parte (33%) já trabalhou em algum momento da vida. A maioria dos brasileiros (72%), quando necessita de atendimento médico, recorre ao atendimento público no Sistema Único de Saúde (SUS).81
Para verificar a saúde atual e o nível de estresse (SEP), os entrevistados foram estimulados, incluindo os que trabalham ou não trabalham, a responder “sim” ou “não” a cada uma das perguntas elaboradas por Meleiro,2 contendo 25 características psicofísicas referentes ao transtorno para verificar os sintomas de burnout. Dessa maneira, cada respondente foi classificado em:2
- saudável — com 0 a 8 respostas “sim”;
- preocupante — com 9 a 17 respostas “sim”;
- estressado — com 18 a 25 respostas “sim”.
De acordo com as respostas, a maioria (68%) teria comportamentos que poderiam ser considerados saudáveis, sem indícios de burnout, e 29% estariam em situação preocupante e, portanto, com possibilidade de desenvolver a síndrome. Os demais, 4%, possivelmente já estariam com a SEP instalada. Esses correspondem à projeção estimada de 5,5 mil pessoas (população de 16 anos ou mais, segundo o Instituto Brasileiro de Geografia e Estatística [IBGE] — Censo 2010/Estimativa 2015: 151.389.175 habitantes) com síndrome de burnout.81
Na pesquisa, 2% da população adulta brasileira declararam que receberam o diagnóstico de SEP, o que equivale a, aproximadamente, 3,6 milhões de pessoas (por estimativa). Observando-se as respostas, obteve-se o seguinte percentual dos entrevistados:81
- 54% afirmam que a exigência e a perfeição são suas constantes companheiras;
- 51% não conseguem deixar seu celular desligado;
- 43% sentem-se desconfortáveis ou com remorso quando não estão fazendo nada;
- 42% sentem-se ansiosos e inquietos na maior parte do tempo.
Essas respostas reafirmam os traços de personalidade padrão tipo A,70 presentes em pessoas com a SEP, bem como estimulados pelo mundo corporativo, conforme já foi apresentado. Outras constatações do esgotamento profissional são reforçadas por estas respostas dos entrevistados:
- 39% afirmaram que as dores nas costas aumentaram muito;
- 38% sentem cansaço ao despertar;
- 37% têm estado inseguros na hora de tomar decisões;
- 30% não têm férias há mais de 2 anos;
- 28% declaram dificuldade para dormir;
- 26% estão submetidos a barulho irritante no trabalho;
- 24% dizem ter dores de cabeça diariamente;
- 22% relatam alteração na pressão arterial.
Essas respostas apontaram para sintomas físicos e emocionais importantes no esgotamento profissional.33,34,39,81,82 Por exemplo, a pressão arterial, quando alterada, é, na maioria das vezes, assintomática. A pessoa só percebe muitos anos depois, caso não faça controle periódico. Provavelmente, 22% dos entrevistados perceberam, mas o percentual de pessoas com alteração nos níveis pressóricos pode ser maior do que o apresentado nessa pesquisa. Quanto ao sono, notou-se que 38% tiveram sensação de cansaço ao despertar, e 28% afirmaram ter dificuldade para dormir. No esgotamento profissional, a qualidade do sono alterada pode trazer prejuízos tanto físicos quanto emocionais, devidos ao ritmo circadiano alterado.83
Em uma análise comparativa, as pessoas diagnosticadas com a síndrome revelaram um perfil diferente daquele do restante da população brasileira em alguns aspectos: há maior presença entre as mulheres, os mais velhos, as pessoas com escolaridade superior, os casados e os separados, os que têm filhos, os brancos e os pertencentes à classe C. O diagnosticado tem perfil um pouco elitizado, fazendo parte de um público com mais acesso a serviços médicos em geral (Tabela 1).
Tabela 1
|
DADOS COMPARATIVOS ENTRE A POPULAÇÃO GERAL* E A POPULAÇÃO DA AMOSTRA** REPRESENTATIVA DA POPULAÇÃO ADULTA DO BRASIL COM DIAGNÓSTICO DE SÍNDROME DO ESGOTAMENTO PROFISSIONAL |
||
|
Características |
População geral |
Diagnosticados com SEP |
|
Sexo |
52% feminino |
63% feminino |
|
Idade média |
39 anos |
45 anos |
|
Escolaridade |
17% com Ensino Superior |
23% com Ensino Superior |
|
Estado civil |
46% casados, 7% separados |
55% casados, 18% separados |
|
Filhos |
64% têm filhos |
72% têm filhos |
|
Cor/etnia |
41% de etnia branca |
60% de etnia branca |
|
Região geográfica |
43% no Sudeste, 15% no Sul |
48% no Sudeste, 27% no Sul |
|
Renda familiar |
R$ 2.688 (média: 3,05 SMs) |
R$ 4.456 (média: 5,06 SMs) |
|
Classificação econômica |
22% B, 48% C |
28% B, 62% C |
|
Ocupação principal |
26% em serviços gerais |
Educador/professor, empresário, técnico não manual, empregada doméstica |
|
Tempo médio na ocupação |
9,3 anos |
13,1 anos |
|
Número médio de pessoas subordinadas |
3,1 |
4,6 |
* População de 16 anos ou mais (IBGE — Censo 2010/Estimativa 2015: 151.389.175 habitantes). ** Foram realizadas 2.098 entrevistas em todo o Brasil, distribuídas em 132 municípios, no período de 28 de junho a 2 de julho de 2016, com abrangência nacional da população brasileira com 16 anos ou mais, pertencente a todas as classes econômicas. // Fonte: Adaptada de Instituto Brasileiro de Geografia e Estatística (2015).81
Segundo o estudo, a maioria desconhece o estresse crônico vivenciado por profissionais.83,84 Dos 41% que declararam conhecer a síndrome, apenas 5% da população brasileira adulta afirmou ter recebido informações no trabalho sobre maneiras de lidar com o esgotamento profissional. Estresse, cansaço excessivo, situações opressivas no trabalho, tristeza, mau humor e irritabilidade são as primeiras ideias que vêm à cabeça dos brasileiros quando se fala em esgotamento profissional.
O excesso e a pressão no trabalho são, na opinião dos brasileiros, prioritariamente, os fatores que podem desencadear o esgotamento profissional. Entre as pessoas que relataram ter a síndrome, a maior parte das sensações experimentadas ao receber o diagnóstico foi negativa, como preocupação, confusão, tristeza, medo e choque. Por outro lado, uma parcela bem menor revela que sentiu calma, alívio, confirmação de suspeita ou até alegria pelo afastamento do trabalho.
Independentemente de terem sido ou não diagnosticados com a doença, ambos os grupos teriam a mesma atitude ao ouvir o veredito: compartilhá-lo com a família para obter ajuda. O compartilhamento no trabalho seria bem menor. E reafirma-se: independentemente de serem portadores ou não da síndrome, os dois segmentos apontam que as especialidades médicas mais indicadas para diagnosticar ou cuidar da SEP são a psicologia e a psiquiatria, embora tenham sido também citadas a neurologia, a cardiologia, a medicina do trabalho e a clínica geral.
Considerações sobre os dados da pesquisa
As pessoas, de modo geral, relacionaram espontaneamente a doença ao estresse, ao cansaço/fadiga, à pressão no trabalho, às sensações negativas (tristeza, mau humor) e à irritação. E acreditaram que o excesso de trabalho pode ocasionar o esgotamento.82
Atualmente, 67% dos brasileiros estariam em um nível saudável no trabalho, 29% em uma situação preocupante e 4% em um alto grau de estresse. Entre os que trabalham, essas taxas correspondem a 64, 33 e 3% respectivamente. A pesquisa mostrou que 4% dos entrevistados apresentam alto nível de estresse, ou seja, com grandes possibilidades de terem desenvolvido burnout ou SEP. O estudo indicou, também, que 2,42% da população adulta brasileira declararam que foram diagnosticados com a síndrome por meio de um profissional médico. O perfil do diagnosticado é um pouco mais elitista do que o da população em geral, por ter maior escolaridade e maior renda familiar, além de pertencer a um público com mais acesso a serviços médicos.80
Os dados apontam que há falta de informação. São poucos os que conhecem a doença, mesmo após estímulo, e são poucos os que receberam instruções sobre como lidar com a síndrome.85,86 A falta de informação pode explicar algumas reações após o recebimento do veredito: preocupação, confusão, tristeza, medo e choque. Vale ressaltar, também, que 33% dos brasileiros, por meio das respostas ao teste, estão em situação preocupante, ou seja, podem vir a ter burnout.

Várias pessoas podem já portar a SEP ou estão em vias de desenvolver burnout, mas podem não ter consciência de seu perigoso nível de estresse e ainda não foram diagnosticadas. Apresentam, inclusive, alterações físicas: dor de cabeça, dor nas costas, hipertensão, dificuldade para dormir, irritação e mudanças no comportamento, como maior exigência e perfeccionismo, insegurança ao tomar decisões e dificuldade de repartir responsabilidades.87
Provavelmente, os mais escolarizados ou mais bem posicionados na pirâmide econômica buscam mais informações e têm maior conhecimento sobre a síndrome, mais ajuda e maior acesso a serviços médicos. Por isso, têm também mais chances de obter um diagnóstico. Portanto, esses dados podem explicar o fato de o perfil do portador ser um pouco mais elitista do que o da população em geral. Os dados indicam que a síndrome de burnout está presente tanto nas profissões com alta demanda de esforço mental quanto de esforço físico.
O número de pessoas subordinadas (4,6 pessoas em média) no trabalho, em comparação com o restante da população (3,1 pessoas em média), revela que parte dos portadores de SEP ocupa cargos de maiores responsabilidades. Essa característica pode estar associada ao excesso de trabalho de modo geral, principal motivo creditado ao desenvolvimento da síndrome, e a situações mais específicas de cargos superiores, como a pressão para bater metas, citada por 9% dos entrevistados, e a falta de compartilhamento de responsabilidades (25%). Por outro lado, repetição, pressão, rotinas extenuantes e alto esforço físico estão presentes em profissões menos especializadas: empregadas domésticas/diaristas, técnicos manuais/não manuais e operários.80
Ajuste do trabalho ao indivíduo
A carga de trabalho sustentável com metas alcançáveis, como ter algum controle sobre a tarefa, valores claros em um trabalho com sentido e sentimento de respeito e justiça social, bem como o combate à violência no trabalho, como assédio moral e discriminação, são fatores indispensáveis ao bem-estar laboral.
Fazem parte do conjunto de medidas de prevenção de acidentes, estresse, desesperança, depressão e suicídio no trabalho:
- diagnóstico correto da organização do trabalho e do transtorno que acomete o trabalhador;
- tratamento correto e adesão;
- intervenção do médico do trabalho enquanto gestor de segurança e saúde no trabalho (SST);
- integração do médico do trabalho com os demais médicos especialistas e profissionais de SST;
- capacitação e treinamento em programa de reabilitação profissional;
- adaptação do trabalho ao indivíduo.

ATIVIDADES
13. Observe as afirmativas sobre a anamnese ocupacional.
I. O profissional de saúde busca fazer a anamnese ocupacional a fim de que as informações válidas e seguras sobre exposição ocupacional possam ser fornecidas sem sacrificar o tempo gasto com o indivíduo.
II. A simples pergunta “qual é a sua profissão?” deveria ser incluída na entrevista como uma prática comum entre os psiquiatras e demais profissionais da saúde mental.
III. É necessário um modelo exclusivo de anamnese ocupacional, com itens sobre a história laboral do indivíduo.
Quais estão corretas?
A) Apenas a I e a II.
B) Apenas a I e a III.
C) Apenas a II e a III.
D) A I, a II e a III.
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "A".
Talvez não seja necessário um modelo exclusivo de anamnese ocupacional, e sim que as perguntas referentes ao tema sejam incorporadas às anamneses tradicionais. Pode-se naturalmente incluir itens sobre a história laboral do indivíduo, em conjunto com aqueles já comumente avaliados.
Resposta correta.
Talvez não seja necessário um modelo exclusivo de anamnese ocupacional, e sim que as perguntas referentes ao tema sejam incorporadas às anamneses tradicionais. Pode-se naturalmente incluir itens sobre a história laboral do indivíduo, em conjunto com aqueles já comumente avaliados.
A alternativa correta e a "A".
Talvez não seja necessário um modelo exclusivo de anamnese ocupacional, e sim que as perguntas referentes ao tema sejam incorporadas às anamneses tradicionais. Pode-se naturalmente incluir itens sobre a história laboral do indivíduo, em conjunto com aqueles já comumente avaliados.
14. Quanto aos fatores organizacionais que devem ser analisados quando houver casos de burnout em uma empresa, assinale a alternativa correta.
A) Metas, jornada, mobiliário e ruído.
B) Pausas, jornada, relações socioprofissionais e conteúdo das tarefas.
C) Pausas, metas, jornada e política de gestão de pessoas.
D) Relações socioprofissionais, política de gestão de pessoas, mobiliário e conteúdo das tarefas.
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "C".
Mobiliário, ruído, relações socioprofissionais e conteúdo das tarefas são fatores que devem ser analisados quando houver casos de burnout em uma empresa, mas não são de caráter organizacional.
Resposta correta.
Mobiliário, ruído, relações socioprofissionais e conteúdo das tarefas são fatores que devem ser analisados quando houver casos de burnout em uma empresa, mas não são de caráter organizacional.
A alternativa correta e a "C".
Mobiliário, ruído, relações socioprofissionais e conteúdo das tarefas são fatores que devem ser analisados quando houver casos de burnout em uma empresa, mas não são de caráter organizacional.
15. Com relação às evidências epidemiológicas que devem ser buscadas na investigação diagnóstica em saúde mental do trabalhador, assinale V (verdadeiro) ou F (falso).
Incidência de alguns quadros em determinadas categorias profissionais ou grupo de trabalhadores.
Resgate da história de vida de cada trabalhador e razões que apontam para seu adoecimento.
Estudo do trabalho ideal.
Identificação de estressores que permitam compreender concretamente como se dá a passagem entre a experiência vivida e o adoecimento.
Assinale a alternativa que apresenta a sequência correta.
A) V — F — V — V
B) F — F — V — V
C) V — V — F — F
D) F — V — F — F
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "C".
Entre as evidências epidemiológicas que devem ser buscadas na investigação diagnóstica em saúde mental do trabalhador, estão estudo do trabalho real e identificação de mediadores que permitam compreender concretamente como se dá a passagem entre a experiência vivida e o adoecimento.
Resposta correta.
Entre as evidências epidemiológicas que devem ser buscadas na investigação diagnóstica em saúde mental do trabalhador, estão estudo do trabalho real e identificação de mediadores que permitam compreender concretamente como se dá a passagem entre a experiência vivida e o adoecimento.
A alternativa correta e a "C".
Entre as evidências epidemiológicas que devem ser buscadas na investigação diagnóstica em saúde mental do trabalhador, estão estudo do trabalho real e identificação de mediadores que permitam compreender concretamente como se dá a passagem entre a experiência vivida e o adoecimento.
16. Observe as afirmativas sobre o emprego de entrevistas na investigação diagnóstica em saúde mental do trabalhador.
I. Uma entrevista estruturada segue um roteiro de perguntas fixas com respostas abertas.
II. As entrevistas não estruturadas são entrevistas livres, com poucas perguntas, mas bastante amplas, ou totalmente livres.
III. A entrevista em saúde mental do trabalhador pode ser composta por uma combinação de tipos de entrevistas, procurando-se sempre respeitar ao máximo a maneira como o trabalhador constrói seu discurso.
Qual(is) está(ão) correta(s)?
A) Apenas a I.
B) Apenas a I e a III.
C) Apenas a II.
D) Apenas a II e a III.
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "D".
Uma entrevista estruturada segue rigidamente uma sequência de perguntas com respostas fechadas, do tipo múltipla escolha. Na entrevista semiestruturada, há um roteiro de perguntas fixas com respostas abertas.
Resposta correta.
Uma entrevista estruturada segue rigidamente uma sequência de perguntas com respostas fechadas, do tipo múltipla escolha. Na entrevista semiestruturada, há um roteiro de perguntas fixas com respostas abertas.
A alternativa correta e a "D".
Uma entrevista estruturada segue rigidamente uma sequência de perguntas com respostas fechadas, do tipo múltipla escolha. Na entrevista semiestruturada, há um roteiro de perguntas fixas com respostas abertas.
17. Com relação às escalas sobre burnout, é correto afirmar que
A) embora o MBI seja aplicado na maioria das pesquisas sobre burnout, os pesquisadores têm se preocupado com algumas de suas limitações psicométricas, bem como com a conceituação limitada de burnout.
B) o MBI é formado por dois fatores (exaustão e desligamento do trabalho) e pode ser aplicado em qualquer contexto ocupacional.
C) no OLBI, a despersonalização é definida como uma consequência da intensa pressão, afetiva e física, ou seja, como uma consequência, a longo prazo, de certas exigências desfavoráveis de trabalho.
D) o OLBI oferece aos pesquisadores uma medida alternativa de burnout com uma formulação equilibrada, que não deve ser usada para avaliar o fenômeno oposto (engajamento).
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "A".
O OLBI é formado por dois fatores (exaustão e desligamento do trabalho) e pode ser aplicado em qualquer contexto ocupacional. No OLBI, a exaustão é definida como uma consequência da intensa pressão, afetiva e física, ou seja, como uma consequência, a longo prazo, de certas exigências desfavoráveis de trabalho. O OLBI oferece aos pesquisadores uma medida alternativa de burnout com uma formulação equilibrada, que também pode ser usada para avaliar o fenômeno oposto (engajamento) e fornecer uma conceituação expandida do componente de esgotamento do burnout.
Resposta correta.
O OLBI é formado por dois fatores (exaustão e desligamento do trabalho) e pode ser aplicado em qualquer contexto ocupacional. No OLBI, a exaustão é definida como uma consequência da intensa pressão, afetiva e física, ou seja, como uma consequência, a longo prazo, de certas exigências desfavoráveis de trabalho. O OLBI oferece aos pesquisadores uma medida alternativa de burnout com uma formulação equilibrada, que também pode ser usada para avaliar o fenômeno oposto (engajamento) e fornecer uma conceituação expandida do componente de esgotamento do burnout.
A alternativa correta e a "A".
O OLBI é formado por dois fatores (exaustão e desligamento do trabalho) e pode ser aplicado em qualquer contexto ocupacional. No OLBI, a exaustão é definida como uma consequência da intensa pressão, afetiva e física, ou seja, como uma consequência, a longo prazo, de certas exigências desfavoráveis de trabalho. O OLBI oferece aos pesquisadores uma medida alternativa de burnout com uma formulação equilibrada, que também pode ser usada para avaliar o fenômeno oposto (engajamento) e fornecer uma conceituação expandida do componente de esgotamento do burnout.
18. Com relação às características do comportamento da personalidade A, que podem levar ao desenvolvimento de burnout, assinale V (verdadeiro) ou F (falso).
Impulsão por competição.
Realização de uma tarefa por vez.
Regozijo com férias, folgas e feriados.
Insatisfação crônica com as realizações.
Assinale a alternativa que apresenta a sequência correta.
A) V — F — V — F
B) F — V — V — F
C) F — V — F — V
D) V — F — F — V
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "D".
Entre as características da personalidade A, estão envolvimento em múltiplas funções e incapacidade de relaxamento satisfatório, mesmo em épocas de folga.
Resposta correta.
Entre as características da personalidade A, estão envolvimento em múltiplas funções e incapacidade de relaxamento satisfatório, mesmo em épocas de folga.
A alternativa correta e a "D".
Entre as características da personalidade A, estão envolvimento em múltiplas funções e incapacidade de relaxamento satisfatório, mesmo em épocas de folga.
19. Observe as afirmativas sobre as principais fontes de estresse no contexto hospitalar.
I. O trabalho existente nas urgências é excessivo.
II. Há a demanda de tomar decisões com critérios bem definidos de atuação.
III. A falta de coordenação na assistência intra e extra-hospitalar repercute nos pacientes.
Quais estão corretas?
A) Apenas a I e a II.
B) Apenas a I e a III.
C) Apenas a II e a III.
D) A I, a II e a III.
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "B".
Uma das principais fontes de estresse no contexto hospitalar é a demanda de tomar decisões sem critérios claros de atuação.
Resposta correta.
Uma das principais fontes de estresse no contexto hospitalar é a demanda de tomar decisões sem critérios claros de atuação.
A alternativa correta e a "B".
Uma das principais fontes de estresse no contexto hospitalar é a demanda de tomar decisões sem critérios claros de atuação.
20. Com relação ao burnout em médicos, assinale a alternativa correta.
A) As implicações do burnout em médicos, embora pouco afetem os pacientes, são graves para o bem-estar mental dos profissionais de saúde, que padecem de aumento no esgotamento associado à ideação suicida.
B) Por volta de um terço dos médicos praticantes é afetado pelo burnout, taxa que está em ascensão.
C) O trabalho do médico pode afetar suas relações interpessoais em razão da falta de tempo, dos estressores acadêmicos, da sobrecarga de trabalho, da fadiga e da privação de sono.
D) O conhecimento atual mostra que a doença depressiva é uma precursora ou um fator de risco para a síndrome de burnout.
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "C".
As implicações do burnout são graves, não só para os pacientes, que podem sofrer com erros médicos evitáveis que se tornam cada vez mais inevitáveis, mas também para o bem-estar mental dos profissionais de saúde, que padecem de aumento no esgotamento associado à ideação suicida. Mais da metade dos médicos praticantes é afetada pelo burnout, taxa que está em ascensão. O conhecimento atual mostra que a síndrome de burnout é uma precursora ou um fator de risco para a doença depressiva.
Resposta correta.
As implicações do burnout são graves, não só para os pacientes, que podem sofrer com erros médicos evitáveis que se tornam cada vez mais inevitáveis, mas também para o bem-estar mental dos profissionais de saúde, que padecem de aumento no esgotamento associado à ideação suicida. Mais da metade dos médicos praticantes é afetada pelo burnout, taxa que está em ascensão. O conhecimento atual mostra que a síndrome de burnout é uma precursora ou um fator de risco para a doença depressiva.
A alternativa correta e a "C".
As implicações do burnout são graves, não só para os pacientes, que podem sofrer com erros médicos evitáveis que se tornam cada vez mais inevitáveis, mas também para o bem-estar mental dos profissionais de saúde, que padecem de aumento no esgotamento associado à ideação suicida. Mais da metade dos médicos praticantes é afetada pelo burnout, taxa que está em ascensão. O conhecimento atual mostra que a síndrome de burnout é uma precursora ou um fator de risco para a doença depressiva.
21. Quanto aos dados relativos ao estudo realizado pelo laboratório Eurofarma, com amostra representativa da população adulta do Brasil com diagnóstico de SEP, assinale a alternativa correta.
A) Quase dois terços da população diagnosticada com SEP eram do sexo masculino.
B) Mais da metade dos indivíduos era casada e tinha filhos.
C) Um pouco menos de um quarto dos indivíduos não havia cursado o Ensino Superior.
D) Quase metade dos indivíduos era da Região Sul do País.
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "B".
Na pesquisa realizada pelo laboratório Eurofarma, quase dois terços da população diagnosticada com SEP eram do sexo feminino. Um pouco menos de um quarto dos indivíduos havia cursado o Ensino Superior. Quase metade dos indivíduos era da região Sudeste.
Resposta correta.
Na pesquisa realizada pelo laboratório Eurofarma, quase dois terços da população diagnosticada com SEP eram do sexo feminino. Um pouco menos de um quarto dos indivíduos havia cursado o Ensino Superior. Quase metade dos indivíduos era da região Sudeste.
A alternativa correta e a "B".
Na pesquisa realizada pelo laboratório Eurofarma, quase dois terços da população diagnosticada com SEP eram do sexo feminino. Um pouco menos de um quarto dos indivíduos havia cursado o Ensino Superior. Quase metade dos indivíduos era da região Sudeste.
22. Com relação à porcentagem de brasileiros em situação preocupante, ou seja, que podem vir a ter burnout, identificada a partir das respostas ao questionário estruturado aplicado no estudo realizado pelo laboratório Eurofarma, assinale a alternativa correta.
A) 13%.
B) 23%.
C) 33%.
D) 43%.
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "C".
Várias pessoas podem já portar a SEP ou estão em vias de desenvolver burnout, mas podem não ter consciência de seu perigoso nível de estresse e ainda não foram diagnosticadas.
Resposta correta.
Várias pessoas podem já portar a SEP ou estão em vias de desenvolver burnout, mas podem não ter consciência de seu perigoso nível de estresse e ainda não foram diagnosticadas.
A alternativa correta e a "C".
Várias pessoas podem já portar a SEP ou estão em vias de desenvolver burnout, mas podem não ter consciência de seu perigoso nível de estresse e ainda não foram diagnosticadas.
23. Com relação aos fatores que contribuem para um ambiente de trabalho saudável, assinale V (verdadeiro) ou F (falso).
Envolvimento do trabalhador na construção da organização do trabalho.
Metas viáveis.
Ausência de pausas.
Comunicação transparente.
Assinale a alternativa que apresenta a sequência correta.
A) V — F — V — F
B) F — F — V — F
C) V — V — F — V
D) F — V — F — V
Confira aqui a resposta
Resposta incorreta. A alternativa correta e a "C".
Fatores relativos à organização do trabalho estão relacionados ao risco de desenvolvimento da síndrome de burnout, devendo ser alvo de medidas de prevenção. A determinação de pausas regulamentadas é um dos fatores que contribuem para um ambiente de trabalho saudável.
Resposta correta.
Fatores relativos à organização do trabalho estão relacionados ao risco de desenvolvimento da síndrome de burnout, devendo ser alvo de medidas de prevenção. A determinação de pausas regulamentadas é um dos fatores que contribuem para um ambiente de trabalho saudável.
A alternativa correta e a "C".
Fatores relativos à organização do trabalho estão relacionados ao risco de desenvolvimento da síndrome de burnout, devendo ser alvo de medidas de prevenção. A determinação de pausas regulamentadas é um dos fatores que contribuem para um ambiente de trabalho saudável.

|
A., 50 anos, é casado, técnico em telecomunicações e funcionário de empresa de telefonia há 28 anos. Seus problemas começaram em 1996, com sucessivas mudanças administrativas: foi transferido de unidade duas vezes e assumiu, sem consulta prévia, posto de gerência, aumentando suas atribuições, enquanto reduzia-se o efetivo de pessoal. Suas novas tarefas incluíam a demissão de funcionários. Para aprender o novo serviço, passou a trabalhar até mais tarde nos fins de semana. Começou a sentir-se muito cansado fisicamente, ansioso, tenso e insone.62
Após a privatização da empresa, instalou-se o processo de reestruturação produtiva, com demissões em massa e expansão dos serviços. Os novos contratados não estavam suficientemente qualificados para as funções, exigindo maior esforço na tarefa de supervisão. Havia sucessivas “mudanças de diretriz” (“mandavam a gente fazer tudo de um jeito, e, no dia seguinte, não era mais nada daquilo, o trabalho era jogado fora”), além das ameaças de demissão, da desmoralização dos funcionários e das exigências cada vez maiores de rendimento (“quando a meta não era alcançada, era porque éramos incompetentes; quando conseguíamos alcançá-la, deveríamos ter nos esforçado mais para superá-la”).62
Além do cansaço físico, A. sentia-se exigido além do seu limite emocional. Pensar em trabalho deixava-o irritado e impaciente, ao contrário do que sempre foi (considerava-o como prioridade, fonte de satisfação pessoal e orgulho). Passou a apresentar, além da ansiedade, tristeza profunda, falta de prazer nas atividades, dificuldade para tomar decisões, perda de apetite e de peso (cerca de 14kg em 7 meses), lapsos de memória, desesperança, sentimento de desvalorização pessoal e vontade de morrer. Foi, então, afastado de suas atividades laborativas e iniciou tratamento psiquiátrico em 2000.62
A. fez uso de diversas associações:62
- tioridazina 10 a 30mg/dia;
- cloxazolam 2mg/dia;
- sulpirida 300 a 600mg/dia;
- biperideno 2 a 4mg/dia;
- nortriptilina 25 a 75mg/dia.
A. foi encaminhado ao Instituto de Psiquiatria da Universidade Federal do Rio de Janeiro (IPUB) após 2 anos de tratamento privado. Vinha em uso de oxcarbazepina 600mg/dia, clonazepam 4mg/dia e levomepromazina 50mg/dia, que foram substituídos por:62
- imipramina 75 a 150mg/dia;
- clorpromazina 100mg/dia;
- diazepam 10mg/dia (esquema atual).
A. evoluiu com melhora importante da ansiedade e da insônia, melhora parcial dos sintomas depressivos e intensa dificuldade de lidar com situações referentes ao trabalho. Foi aposentado por invalidez 1 ano após sua admissão no ambulatório do IPUB.

ATIVIDADES
24. No caso clínico, quais são os fatores relacionados ao contexto da organização do trabalho identificados e considerados por Maslach e colaboradores?
Confira aqui a resposta
No caso clínico, são fatores relacionados à organização do trabalho: sobrecarga; insegurança em relação às tarefas; falta de condições para exercer o trabalho; insegurança quanto à permanência no emprego; falta de suporte da equipe/chefia; sentimento de desmoralização pessoal no ambiente de trabalho; sentimento de injustiça. Devem-se investigar os fatores relacionados ao trabalho, com destaque para a organização do trabalho.
Resposta correta.
No caso clínico, são fatores relacionados à organização do trabalho: sobrecarga; insegurança em relação às tarefas; falta de condições para exercer o trabalho; insegurança quanto à permanência no emprego; falta de suporte da equipe/chefia; sentimento de desmoralização pessoal no ambiente de trabalho; sentimento de injustiça. Devem-se investigar os fatores relacionados ao trabalho, com destaque para a organização do trabalho.
No caso clínico, são fatores relacionados à organização do trabalho: sobrecarga; insegurança em relação às tarefas; falta de condições para exercer o trabalho; insegurança quanto à permanência no emprego; falta de suporte da equipe/chefia; sentimento de desmoralização pessoal no ambiente de trabalho; sentimento de injustiça. Devem-se investigar os fatores relacionados ao trabalho, com destaque para a organização do trabalho.
Conclusão
Por meio de ampla política de saúde e implicações socioeconômicas, o problema do burnout deve ser abraçado e trabalhado pelos psiquiatras como desafio científico, diagnóstico e terapêutico.79 O conhecimento atual mostra que o burnout é um precursor ou um fator de risco para a doença depressiva.79,86,87 As primeiras indicações de correlatos biológicos do burnout foram identificadas, embora necessitem de mais pesquisas.
O burnout costuma ser desencadeado por conflitos no trabalho. Por essa razão, as medidas de promoção da saúde no local de trabalho têm um papel significativo na prevenção. No estado atual do conhecimento e do debate, o termo “burnout” não deve ser empregado como um diagnóstico ou como uma razão para dar uma nota de doença ou para a reforma antecipada.89
Os últimos 25 anos de pesquisa estabeleceram a complexidade do constructo e colocaram a experiência de estresse individual em um contexto organizacional maior da relação das pessoas com seu trabalho.23,89 Recentemente, o trabalho sobre burnout expandiu-se internacionalmente e levou a novos modelos conceituais.39 O foco no engajamento, a antítese positiva do burnout, promete produzir novas perspectivas sobre as intervenções para aliviar o burnout.
O foco social do burnout, a sólida base de pesquisa sobre a síndrome e seus vínculos específicos com o domínio do trabalho constituem uma contribuição distinta e valiosa para a saúde e o bem-estar das pessoas.19,36 O processo envolve medidas de emergência na organização do trabalho que incluem melhorias no ambiente de trabalho, comunicação e combate ao assédio moral.
Atividades: Respostas
Comentário: O termo “burnout” identifica a reação ao intenso desgaste físico e mental pelo trabalho.
Comentário: Segundo Selye, os três estágios de estresse são reação de alarme, resistência e esgotamento. É no primeiro que ocorrem manifestações agudas em que há a liberação de epinefrina, aldosterona, corticoides, cortisol e hidrocortisona no sangue, gerando hipoglicemia e hemoconcentração para fornecer energia ao organismo.
Comentário: Como resposta à insegurança no trabalho, o indivíduo pode aumentar a habilidade para lidar com a ameaça e buscar mais interações com colegas para diminuir os sentimentos de insegurança.
Comentário: A OMS tem alertado sobre o número crescente de transtornos psiquiátricos, com destaque para a depressão. Os transtornos mentais relacionados com o trabalho são as doenças que afastam por mais tempo os trabalhadores e ocupam o segundo lugar de causas de auxílio-doença e a mesma posição para incapacidade permanente ou invalidez.
Comentário: O trabalho deve ser fonte de prazer, bem-estar e realização pessoal. Jamais deve ser fator de adoecimento ou morte. A insatisfação com o trabalho, o sentimento de não reconhecimento e de injustiça podem desencadear um processo de burnout.
Comentário: Falta de atenção, irritabilidade e acidente de trabalho podem estar relacionados a quadro vivenciado de burnout.
RESPOSTA: O burnout está na “moda”, e muitos profissionais de saúde e médicos, de forma equivocada, têm apontado essa síndrome como justificativa para outras doenças de ordem psiquiátrica. A sintomatologia associada ao burnout pode advir de um quadro depressivo, e não propriamente de um estado de burnout, o que, por vezes, leva ao reconhecimento equivocado da síndrome.
Comentário: No esgotamento emocional, o indivíduo vivencia tensão básica com sensações de sobre-esforço e de não poder dar mais de si em termos afetivos.
Comentário: O burnout não aparece repentinamente como resposta a um estressor determinado, e sim após um longo tempo com um estressor crônico, de maneira sequencial, composto por diversos estados sucessivos.
Comentário: O burnout não é considerado um diagnóstico médico ou psiquiátrico, tal como definido pelas últimas edições do Manual Diagnóstico e Estatístico de Transtornos Mentais da APA. Reconhecido como risco ocupacional para profissões que implicam cuidados com a saúde, a educação e os serviços, o burnout integra o Grupo V da CID-10. A CID-11 deixa o burnout fora do capítulo dos transtornos mentais, comportamentais ou do neurodesenvolvimento e associa-o especificamente a fenômenos no contexto ocupacional.
Comentário: O dano exige a determinação do diagnóstico nosológico, que está relacionado com o diagnóstico etiológico e o diagnóstico diferencial.
Comentário: Os sete critérios de fundamentação apresentados por Muller e Cordonnier envolvem três aspectos essenciais: a sede, o tempo e a explicação patogênica. Para avaliar os dados epidemiológicos tradicionais, os Critérios de Bradford Hill abrangem nove “aspectos da associação”, que se tornaram princípios fundamentais da inferência causal em epidemiologia. A contribuição comprovada do trabalho para a formação da concausa pode ser classificada em três graus: I — contribuição leve ou baixa, II — contribuição média ou moderada e grau III — contribuição intensa ou alta.
Comentário: Talvez não seja necessário um modelo exclusivo de anamnese ocupacional, e sim que as perguntas referentes ao tema sejam incorporadas às anamneses tradicionais. Pode-se naturalmente incluir itens sobre a história laboral do indivíduo, em conjunto com aqueles já comumente avaliados.
Comentário: Mobiliário, ruído, relações socioprofissionais e conteúdo das tarefas são fatores que devem ser analisados quando houver casos de burnout em uma empresa, mas não são de caráter organizacional.
Comentário: Entre as evidências epidemiológicas que devem ser buscadas na investigação diagnóstica em saúde mental do trabalhador, estão estudo do trabalho real e identificação de mediadores que permitam compreender concretamente como se dá a passagem entre a experiência vivida e o adoecimento.
Comentário: Uma entrevista estruturada segue rigidamente uma sequência de perguntas com respostas fechadas, do tipo múltipla escolha. Na entrevista semiestruturada, há um roteiro de perguntas fixas com respostas abertas.
Comentário: O OLBI é formado por dois fatores (exaustão e desligamento do trabalho) e pode ser aplicado em qualquer contexto ocupacional. No OLBI, a exaustão é definida como uma consequência da intensa pressão, afetiva e física, ou seja, como uma consequência, a longo prazo, de certas exigências desfavoráveis de trabalho. O OLBI oferece aos pesquisadores uma medida alternativa de burnout com uma formulação equilibrada, que também pode ser usada para avaliar o fenômeno oposto (engajamento) e fornecer uma conceituação expandida do componente de esgotamento do burnout.
Comentário: Entre as características da personalidade A, estão envolvimento em múltiplas funções e incapacidade de relaxamento satisfatório, mesmo em épocas de folga.
Comentário: Uma das principais fontes de estresse no contexto hospitalar é a demanda de tomar decisões sem critérios claros de atuação.
Comentário: As implicações do burnout são graves, não só para os pacientes, que podem sofrer com erros médicos evitáveis que se tornam cada vez mais inevitáveis, mas também para o bem-estar mental dos profissionais de saúde, que padecem de aumento no esgotamento associado à ideação suicida. Mais da metade dos médicos praticantes é afetada pelo burnout, taxa que está em ascensão. O conhecimento atual mostra que a síndrome de burnout é uma precursora ou um fator de risco para a doença depressiva.
Comentário: Na pesquisa realizada pelo laboratório Eurofarma, quase dois terços da população diagnosticada com SEP eram do sexo feminino. Um pouco menos de um quarto dos indivíduos havia cursado o Ensino Superior. Quase metade dos indivíduos era da região Sudeste.
Comentário: Várias pessoas podem já portar a SEP ou estão em vias de desenvolver burnout, mas podem não ter consciência de seu perigoso nível de estresse e ainda não foram diagnosticadas.
Comentário: Fatores relativos à organização do trabalho estão relacionados ao risco de desenvolvimento da síndrome de burnout, devendo ser alvo de medidas de prevenção. A determinação de pausas regulamentadas é um dos fatores que contribuem para um ambiente de trabalho saudável.
RESPOSTA: No caso clínico, são fatores relacionados à organização do trabalho: sobrecarga; insegurança em relação às tarefas; falta de condições para exercer o trabalho; insegurança quanto à permanência no emprego; falta de suporte da equipe/chefia; sentimento de desmoralização pessoal no ambiente de trabalho; sentimento de injustiça. Devem-se investigar os fatores relacionados ao trabalho, com destaque para a organização do trabalho.
Referências
1. Weber A, Jaekel-Reinhard A. Burnout syndrome: a disease of modern societies? Occup Med (Lond). 2000 Sep;50(7):512–7. https://doi.org./10.1093/occmed/50.7.512
2. Meleiro AMAS. O stress do professor. In: Lipp M, organizador. O stress do professor. 5. ed. Campinas: Papirus; 2002.
3. Freudenberger HJ. Staff burn-out. J Soc Issues. 1974;30(1):159–65. https://doi.org/10.1111/j.1540-4560.1974.tb00706.x
4. Maslach C, Jackson SE. The measurement of experienced burnout. J Ocup Behav. 1981;2:99–113. https://doi.org./10.1002/job.4030020205
5. Sedler A, Thinschmidt M, Deckert S, Then F, Hegewald J, Nieuwenhuijsen K, et al. The role of psychosocial working conditions on burnout and its core component emotional exhaustion: a systematic review. J Occup Med Toxicol. 2014 Mar;9(1):10. https://doi.org./10.1186/1745-6673-9-10
6. Sharkey J, Chong SC. Physycian heal thyself: workplace burnout among psychiatrists. In: Program and Abstracts of the 159th Annual Meeting of the American Psychiatric Association; 2006; Toronto, Canada.
7. Kirch DG. The burnout crisis: building a resilient clinician workforce for the future. In: Program and Abstracts of the 171o Annual Meeting of the American Psychiatric Association; 2018; New York, USA.
8. Dicionário Etimológico. Trabalho: origem da palavra trabalho [internet]. 2021 [acesso em 2021 set 3]. Disponível em: https://www.dicionarioetimologico.com.br/trabalho/.
9. Dejours C. A loucura no trabalho: estudo de psicopatologia do trabalho. São Paulo: Cortez-Oborê; 1987.
10. Glina DMR, Rocha LE. Saúde mental no trabalho: da teoria à prática. São Paulo: Roca; 2010.
11. Dejours C. Trabalho e emancipação. Brasília: Paralelo 15; 2012.
12. Meleiro AMAS, Rocha RNM, Tung TC. Burnout. In: Meleiro AMAS, coordenador. Psiquiatria estudos fundamentais. Rio de Janeiro: Guanabara Koogan; 2018.
13. Ferreira MC, Mendes AM. Trabalho: prazer ou sofrimento? Gazeta Mercantil. 2001 Mar;4(813):Cad Opinião.
14. Ferreira MC. Atividade, categoria central na conceituação de trabalho em ergonomia. Brasília: UnB; 1997.
15. Mendes AM, Araújo LKR. Clínica psicodinâmica do trabalho: o sujeito em ação. Curitiba: Juruá; 2012.
16. Ferreira MC, Barroa PCR. (In)Compatibilidade trabalho prescrito – trabalho real e vivências de prazer – sofrimento dos trabalhadores: um diálogo entre ergonomia da atividade e a psicodinâmica do trabalho. Aletheia. 2002 Jul–Dez;(16):115–28.
17. Selye H. A syndrome produced by diverse nocuous agents. Nature. 1936 Jul;138:32. https://doi.org/10.1038/138032a0
18. Mello AF, Mello MF, Carpenter LL, Price LH. Update on stress and depression: the role of the hypothalamic-pituitary-adrenal (HPA) axis. Braz J Psychiatry. 2003 Oct;25(4):231–8. https://doi.org./10.1590/s1516-44462003000400010
19. Norlund S, Reuterwall C, Höög J, Janlert U, Slunga Järvholm L. Work situation and self-perceived economic situation as predictors of change in burnout: a prospective general population-based cohort study. BMC Public Health. 2015 Apr;15:329. https://doi.org./10.1186/s12889-015-1681-x
20. Pranjic N, Males-Bilic L. Work ability index, absenteeism and depression among patients with burnout syndrome. Mater Sociomed. 2014 Aug;26(4):249–52. https://doi.org./10.5455/msm.2014.249-252.
21. Greenhalgh L, Rosenblatt Z. Job insecurity: toward conceptual clarity. Acad Manage Rev. 1984 Jul;9(3):438–48. https://doi.org/10.2307/258284
22. Brenner MH. Relations of economic change to Swedish health and social well-being. Soc Sci Med.1987;25(2):183–95. https://doi.org./10.1016/0277-9536(87)90387-x
23. Melamed S, Shirom A, Toker S, Shapira I. Burnout and risk of type 2 diabetes: a prospective study of apparently healthy employed persons. Psychosom Med. 2006 Nov–Dec;68(6):863–9. https://doi.org./10.1097/01.psy.0000242860.24009.f0
24. Trigo TR, Teng CT, Hallak JEC. Síndrome de burnout ou estafa profissional e os transtornos psiquiátricos. Rev Psiq Clin. 2007;34(5):223–33. https://doi.org/10.1590/S0101-60832007000500004
25. Cipriani A, Furukawa TA, Salanti G, Chaimani A, Atkinson LZ, Ogawa Y, et al. Comparative efficacy and acceptability of 21 antidepressant drugs for the acute treatment of adults with major depressive disorder: a systematic review and network meta-analysis. Lancet. 2018 Apr;391(10128):1357–66. https://doi.org./10.1016/S0140-6736(17)32802-7
26. GBD 2015 DALYs and HALE Collaborators. Global, regional, and national disability-adjusted life-years (DALYs) for 315 diseases and injuries and healthy life expectancy (HALE), 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015. Lancet. 2016 Oct;388(10053):1603–58. https://doi.org./10.1016/S0140-6736(16)31460-X
27. Analysis Group. Depression Cost the US $326 Billion Per Year Pre-Pandemic, a 38% Increase Since 2010 30-Year Economic Study Underscores the Enormity of Major Depressive Disorder's Consequences. In: Cision PR Newswire; 2021 [acesso em 2021 out 18]. Disponivel em: https://www.prnewswire.com/news-releases/depression-cost-the-us-326-billion-per-year-pre-pandemic-a-38-increase-since-2010-301284172.html.
28. World Health Organization. Investing in treatment for depression and anxiety leads to fourfold return [internet]. Geneva: WHO; 2016 [acesso em 2018 abr 7]. Disponível em: www.who.int/mediacentre/news/releases/2016/depression-anxiety-treatment/en.
29. Wiegner L, Hange D, Björkelund C, Ahlborg G Jr. Prevalence of perceived stress and associations to symptoms of exhaustion, depression and anxiety in a working age population seeking primary care: an observational study. BMC Fam Pract. 2015 Mar;16:38. https://doi.org./10.1186/s12875-015-0252-7
30. Bianchi R, Verkuilen J, Brisson R, Schonfeld IS, Laurent E. Burnout and depression: label-related stigma, help-seeking, and syndrome overlap. Psychiatry Res. 2016 Nov;245:91–8. https://doi.org./10.1016/j.psychres.2016.08.025
31. Andrea H, Bültmann U, van Amelsvoort LG, Kant Y. The incidence of anxiety and depression among employees – the role of psychosocial work characteristics. Depress Anxiety. 2009;26(11):1040–8. https://doi.org./10.1002/da.20516
32. Maslach C, Schaufeli WB, Leiter MP. Job burnout. Annu Rev Psychol. 2001;52:397–422. https://doi.org./10.1146/annurev.psych.52.1.397
33. Martin A, Sanderson K, Cocker F. Meta-analysis of the effects of health promotion intervention in the workplace on depression and anxiety symptoms. Scand J Work Environ Health. 2009 Jan;35(1):7–18. https://doi.org./10.5271/sjweh.1295
34. Shirom A, Westman M, Shamai O, Carel RS. Effects of work overload and burnout on cholesterol and triglycerides levels: the moderating effects of emotional reactivity among male and female employees. J Occup Health Psychol. 1997 Oct;2(4):275–88. https://doi.org./10.1037//1076-8998.2.4.275
35. Honkonen T, Ahola K, Pertovaara M, Isometsä E, Kalimo R, Nykyri E, et al. The association between burnout and physical illness in the general population: results from the Finnish Health 2000 Study. J Psychosom Res. 2006 Jul;61(1):59–66. https://doi.org./10.1016/j.jpsychores.2005.10.002
36. Selmanović S, Ramić E, Pranjić N, Brekalo-Lazarevic S, Pasic Z, Alic A. Stress at work and burnout syndrome in hospital doctors. Med Arh. 2011;65(4):221–4. https://doi.org./10.5455/medarh.2011.65.221-224
37. Montero-Marin J, Zubiaga F, Cereceda M, Piva Demarzo MM, Trenc P, Garcia-Campayo J. Burnout subtypes and absence of self-compassion in primary healthcare professionals: a cross-sectional study. PLoS One. 2016 Jun;11(6):e0157499. https://doi.org./10.1371/journal.pone.0157499
38. Brown R. A fatal export from Japan. Contemp Rev. 1993;263(1533):197–9.
39. Korczak D, Huber B, Kister C. Differential diagnostic the burnout syndrome. GMS Health Technology Assessment; 2010 [acesso em 2018 fev 4]. Disponível em: https://www.egms.de/static/pdf/journals/hta/2010-6/hta000087.pdf.
40. Ahola K, Vaananen A, Koskinen A, Kouvonen A, Shirom A. Burnout as a predictor of allcause mortality among industrial employees: a10-years prospective register-linkage study. J Psychosom Res. 2010 Jul;69(1):51–7. https://doi.org./10.1016/j.jpsychores.2010.01.002
41. Golembiewski RT. Next stage of burnout research and applications. Psychol Rep. 1999 Apr;84(2):443–6. https://doi.org./10.2466/pr0.1999.84.2.443
42. Maslach CG. Prevention of burnout: new perspectives. Appl Prev Psychol. 1998 Dec;7:63–74. https://doi.org./10.1016/S0962-1849(98)80022-X
43. Murofuse NT, Abranches SS, Napoleão AA. Reflexões sobre estresse e burnout e a relação com a enfermagem. Rev Latinoam Enferm. 2005 Abr;13(2):255–61. https://doi.org/10.1590/S0104-11692005000200019
44. Organização Mundial da Saúde. Classificação de transtornos mentais e de comportamento da CID-10: descrições clínicas e diretrizes diagnósticas. Porto Alegre: Artmed; 1997.
45. World Health Organization. ICD-11: International Classification of Diseases [internet]. 11th ed. Geneva: WHO; 2021 [acesso em 2021 out 18]. Disponível em: https://www.who.int/classifications/classification-of-diseases.
46. Vieira LC, Guimarães LAM, Martins DA. O estresse ocupacional em enfermeiros. In: Guimarães LAM, Grubits S. Saúde mental e trabalho. 3. ed. São Paulo: Casa do Psicólogo; 2003.
47. Moreno FN, Gil GP, Haddad MCL, Vannuchi MTO. Estratégias e intervenções no enfrentamento da síndrome de Burnout. Rev Enferm UERJ (Rio de Janeiro). 2011 Jan–Mar;19(1):140–5.
48. Brasil. Decreto nº 3.048, de 6 de maio de 1999. Brasília: DOU; 1999.
49. Ferrari M. José Ortega Y Gasset - Um pesquisador do conhecimento. In: Nova Escola; 2006 [acesso em 2021 out 18]. Disponível em: https://novaescola.org.br/conteudo/1825/jose-ortega-y-gasset-um-pesquisador-do-conhecimento.
50. Conselho Federal de Medicina. Resolução nº 2183/2018. Brasília: CFM; 2018.
51. Kaschka WP, Korczak D, Broich K. Burnout: a fashionable diagnosis. Dtsch Arztebl Int. 2011 Nov;108(46):781–7. https://doi.org./10.3238/arztebl.2011.0781
52. Hume D (1739‒40). A Treatise of Human Nature. New York: Dover Publications; 2003.
53. Vieira DN, Quintero JA. Aspectos práticos da avaliação do dano corporal em direito civil. Coimbra: Universidade de Coimbra; 2008.
54. Neves MAB. As doenças ocupacionais e as doenças relacionadas ao trabalho. São Paulo: LTr; 2011.
55. Fournier C, Hugues-Bejui H. L’imputabilité médicale en droit commun. Un siècle de réflexion sur la relation de cause à effet en dommage corporel. Revue Française du Dommage Corporel. 2003;29(3):277-88.
56. Fedak KM, Bernal A, Capshaw ZA, Gross S. Applying the Bradford Hill criteria in the 21 st century: how data integration has changed causal inference in molecular epidemiology. Emerg Themes Epidemiol. 2015 Sep;12:14. https://doi.org./10.1186/s12982-015-0037-4
57. Breilh J. Epidemiología del trabajo: reflexiones metodológicas para um avance de la línea contrahegemónica [mímeo]. Ecuador; 1992.
58. Gennart JP, Hoet P, Lison D, Lauwerys R, Coche E, Lambert M. Importance of accurate employment histories of patients admitted to units of medicine. Scan J Work Environ Health. 1991 Dec;17(6):336–91. https://doi.org./10.5271/sjweh.1689
59. Ramanzzini B. As doenças dos trabalhadores: tradução para o português do De Morbis Artificum Diatriba. São Paulo: Fundacentro; 1974.
60. Lima ME. Os problemas de saúde na categoria bancária: considerações acerca do estabelecimento do nexo causal. Bol Saúde. 2006 Jan–Jun;20(1):57–68.
61. Sadock B, Sadock V. Kaplan & Sadock’s comprehensive textbook of psychiatry. 7th ed. Philadelphia: Lippincott Williams & Wilkins; 2000.
62. Vieira I, Ramos A, Martins D, Bucasio E, Benevides-Pereira AM, Figueira I, et al. Burnout na clínica psiquiátrica: relato de um caso. Rev Psiquiatr. 2006 Set–Dez;28(3):352–6.
63. Stansfeld SA, Head J, Rasul F, Singleton N, Lee A. Occupation and mental health: Secondary analyses of the ONS Psychiatric Morbidity Survey of Great Britain. Queen Mary School of Medicine & Dentistry and the Office of National Statistics for the Health and Safety Executive. Norwich: HSE; 2003 [acesso em 2021 out 18]. Disponível em: https://www.hse.gov.uk/research/rrpdf/rr168.pdf.
64. Demerouti E, Bakker AB, Vardakou I, Kantas A. The convergent validity of two burnout instruments: a multitrait-multimethod analysis. Eur J Psychol Assess. 2003;19(1):12–23. https://psycnet.apa.org/doi/10.1027/1015-5759.19.1.12
65. Demerouti E, Bakker AB, Nachreiner F, Schaufeli WB. The job demands-resources model of Burnout. J App Psychol. 2001 Jun;86(3):499–512.
66. Halbesleben JRB, Demerouti E. The construct validity of an alternative measure of burnout: investigating the English translation of the Oldenburg Burnout Inventory. Work Stress. 2005;19(3):208–20. https://psycnet.apa.org/doi/10.1080/02678370500340728
67. Schusterms MS, Dias VV. Oldenburg burnout inventory: validação de uma nova forma de mensurar burnout no Brasil. Ciênc Saúde Coletiva. 2018 Fev;23(2):553–62. https://doi.org/10.1590/1413-81232018232.27952015
68. Richlin M, Sholl JG. Physician anger. J Fam Pract. 1992 Oct;35(4): 382–4.
69. Alexander F. Psychological aspects of medicine. Psychosom Med. 1939;1:7-18.
70. Rosenman RH, Friedman M, Strauss R. Coronary heart disease in the western collaborative group study. A follow-up experience of 4,5 years. J Chronic Dis. 1970 Sep;23(3):173–90. https://doi.org./10.1016/0021-9681(70)90094-9
71. Sullivan P, Buske L. Results from CMA’s huge 1998 physician survey point to a dispirited profession. CMAJ. 1998 Sep;159(5):525–8.
72. Smrdel ACS. Experiencing professional strains of nurses, radiation engineers and physicians working at the Institute of Oncology in Ljulbjana. Radiol Oncol. 2003;37(4):249–55.
73. The Lancet. Suicide among health-care workers: time to act. Lancet. 2017 Jan;389(10064):2. https://doi.org./10.1016/S0140-6736(17)30005-3
74. Shanafelt TD, Hasan O, Dyrbye LN, Sinsky C, Satele D, Sloan J, et al. Changes in burnout and satisfaction with work-life balance in physicians and the general US working population between 2011 and 2014. Mayo Clin Proc. 2015 Dec;90(12):1600–13. https://doi.org./10.1016/j.mayocp.2015.08.023
75. Epstein RM, Privitera MR. Doing something about physician burnout. Lancet. 2016 Nov;388(10057):2216–7. https://doi.org./10.1016/S0140-6736(16)31332-0
76. Instituto de Pesquisa Econômica Aplicada. Ranking traz ocupações com os maiores salários [internet]. Brasília: IPEA; 2013 [acesso em 2018 jul 28]. Disponível em: https://www.ipea.gov.br/portal/index.php?option=com_content&view=article&id=18829.
77. Meleiro AMAS. Consequências do trabalho na saúde mental do médico: qual a realidade? In: Cordeiro Q, Razzouk D, Lima MGA. Trabalho e saúde mental dos profissionais da saúde. São Paulo: CRM/SP; 2015.
78. Brekalo-Lazarević S, Pranjić N, Nurkić B. The influence of individual and work-related factors on sick leave. Sigurnost. 2010 Oct;52(3):235–7.
79. Elinson L, Houck P, Marcus SC, Pincus HA. Depression and the ability to work. Psychiatr Serv. 2004 Jan;55(1):29–34. https://doi.org./10.1176/appi.ps.55.1.29
80. Eurofarma News. Síndrome do esgotamento profissional: Burnout. São Paulo: Eurofarma News; 2017 [Material exclusivo para a classe médica].
81. Instituto Brasileiro de Geografia e Estatística. Estimativas populacionais para os municípios e para as Unidades da Federação brasileiros em 01.07.2015 [internet]. Rio de Janeiro: IBGE; 2015 [acesso em 2021 set 3]. Disponível em: https://ww2.ibge.gov.br/home/estatistica/populacao/estimativa2015/default.shtm.
82. Melamed S, Shirom A, Toker S, Berliner S, Shapira I. Burnout and risk of cardiovascular disease: evidence, possible causal paths, and promising research directions. Psychol Bull. 2006 May;132(3):327–53. https://doi.org./10.1037/0033-2909.132.3.327
83. Myhren H, Ekeberg Ø, Stokland O. Job satisfaction and burnout among intensive care unit nurses and physicians. Crit Care Res Pract. 2013;2013:786176. https://doi.org./10.1155/2013/786176
84. Benevides-Pereira AMT. Burnout: o processo de adoecer pelo trabalho. In: Benevides-Pereira AMT, organizador. Burnout: quando o trabalho ameaça o bem-estar do trabalhador. São Paulo: Casa do Psicólogo; 2002.
85. Stranks J. Stress at work: management and prevention. Oxônia: Elsevier Butterworth-Heinemann; 2005.
86. Levy GCTM, Nunes Sobrinho FPN, Souza CAA. Síndrome de Burnout em professores da rede pública. Produção. 2009;19(3):458–65. https://doi.org/10.1590/S0103-65132009000300004
87. Bianchi R, Schonfeld IS, Laurent E. Burnout-depression overlap: a review. Clin Psychol Rev. 2015 Mar;36:28–41. https://doi.org./10.1016/j.cpr.2015.01.004
88. World Health Organization. Mental health at the workplace – World Mental Health Day 2017 [internet]. Geneva: WHO; 2017 [acesso em 2021 out 18]. Disponivel em: https://www.euro.who.int/en/media-centre/events/events/2017/10/mental-health-at-the-workplace-world-mental-health-day-2017.
89. Alonso J, Angermeyer MC, Bernert S. Disability and quality of life impact of mental disorders in Europe: results from the European Study of the Epidemiology of Mental Disorders (ESEMeD) project. Acta Psychiatr Scand. 2004;(420):38–46. https://doi.org./10.1111/j.1600-0047.2004.00329.x
Referências recomendadas
Conselho Federal de Medicina. Parecer nº 50/2017. Brasília: CFM; 2018.
Oliveira SG. Indenizações por acidente do trabalho ou doença ocupacional. 9. ed. São Paulo: LTr; 2016.
Como citar a versão impressa deste documento
Meleiro AMAS, Rocha R. Síndrome de burnout. In: Associação Nacional de Medicina do Trabalho; Rocha R, Fernandes FC, organizadores. PROMEDTRAB Programa de Atualização em Medicina do Trabalho: Ciclo 3. Porto Alegre: Artmed Panamericana; 2021. p. 95–147. (Sistema de Educação Continuada a Distância, v. 3). https://doi.org/10.5935/978-65-5848-399-1.C0004